Principios generales del tratamiento de ITU en adultos (sin fiebre ni dolor en el flanco) (1)
- tratar a las mujeres con síntomas graves/o >=3 (disuria, hematuria, tenesmo vesical, polaquiuria)
- mujeres leves/<=2 síntomas Y
- a) orina NO turbia 97% valor predictivo negativo, no tratar a menos que otros factores de riesgo de infección.
- b) si la orina está turbia, usar tira reactiva para guiar el tratamiento. Nitrito más sangre o leucocitos tiene 92% de valor predictivo positivo; nitrito, leucocitos, sangre todo negativo 76% VPN
- c) considerar una opción de antibiótico de reserva / diferido
- mujeres leves/<=2 síntomas Y
- siempre red de seguridad
- primera línea: nitrofurantoína si TFG superior a 45ml/min
- GFR 30-45: usar sólo si resistencia y no hay alternativa
- en caso de fracaso del tratamiento: realizar siempre cultivo
Árbol de decisión relativo al diagnóstico y tratamiento de la sospecha de ITU en una mujer menor de 65 años (2):
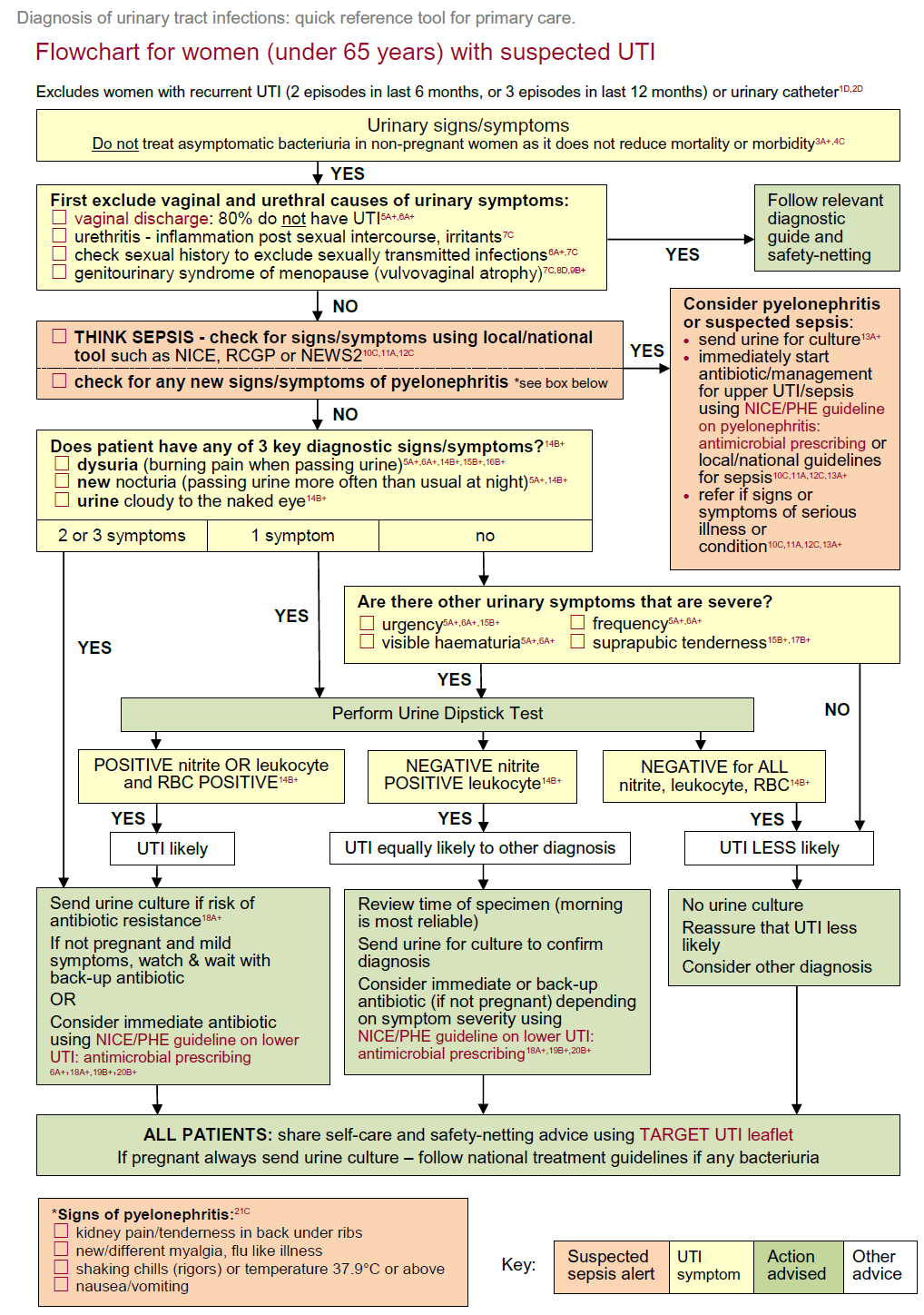
Guía NICE para el tratamiento de la ITU en mujeres no embarazadas (3)
- considerar la prescripción de un antibiótico de reserva o un antibiótico inmediato, teniendo en cuenta que la evidencia a favor de los antibióticos de reserva procedía de mujeres que no necesitaban tratamiento inmediato
- si se envía orina para cultivo y susceptibilidad, y se administra antibiótico:
- revisar la elección del antibiótico cuando se disponga de los resultados, y
- cambiar el antibiótico para las mujeres embarazadas si las bacterias son resistentes
- cambiar el antibiótico en niños y jóvenes, hombres y mujeres no embarazadas si las bacterias son resistentes y los síntomas no mejoran.
- siempre que sea posible, debe utilizarse un antibiótico de espectro reducido
- aconsejar con todas las prescripciones de antibióticos:
- los posibles efectos adversos de los antibióticos incluyen diarrea y náuseas
- buscar ayuda médica si los síntomas empeoran en cualquier momento, no mejoran en las 48 horas siguientes a la toma del antibiótico o la persona se encuentra muy mal
- con una receta de antibiótico de reserva, también aconsejar:
- el antibiótico no es necesario inmediatamente
- utilizar la receta si no mejora en 48 horas o los síntomas empeoran en cualquier momento
- reevaluar en cualquier momento si los síntomas empeoran rápida o significativamente o no mejoran en 48 horas de tomar antibióticos, enviando una muestra de orina para cultivo y susceptibilidad si no se ha hecho ya. Tener en cuenta
- otros diagnósticos posibles
- cualquier síntoma o signo que sugiera una enfermedad o afección más grave
- el uso previo de antibióticos, que puede haber provocado resistencias
- Remitir al hospital si una persona de 16 años o más presenta síntomas o signos que sugieran una enfermedad o afección más grave (por ejemplo, sepsis)
- si se envía orina para cultivo y susceptibilidad, y se administra antibiótico:
Elección del antibiótico 1,2,3: mujeres no embarazadas mayores de 16 años
- Primera elección
- nitrofurantoína - si FGe >=45 ml/minuto4
- 100 mg de liberación modificada dos veces al día durante 3 días
- O
- trimetoprim - si bajo riesgo de resistencia5
- 200 mg dos veces al día durante 3 días
- nitrofurantoína - si FGe >=45 ml/minuto4
- Segunda elección (sin mejoría de los síntomas de ITU baja con la primera opción tomada durante al menos 48 horas, o cuando la primera opción no es adecuada)3, 6
- nitrofurantoína - si FGe >=45 ml/minuto4 y no es de primera elección
- 100 mg de liberación modificada dos veces al día durante 3 días
- O
- pivmecillinam (una penicilina)
- 400 mg dosis inicial, luego 200 mg tres veces al día durante un total de 3 días
- O
- fosfomicina
- 3 g sobre monodosis
- nitrofurantoína - si FGe >=45 ml/minuto4 y no es de primera elección
Notas:
- 1 consultar BNF para uso y dosificación en poblaciones específicas, por ejemplo, insuficiencia hepática, insuficiencia renal y lactancia.
- 2 las dosis administradas son por vía oral utilizando medicamentos de liberación inmediata, a menos que se indique lo contrario.
- 3 comprobar cualquier cultivo de orina previo y los resultados de susceptibilidad y prescripción de antibióticos y elegir los antibióticos en consecuencia.
- 4 puede utilizarse con precaución si eGFR 30-44 ml/minuto para tratar ITU baja no complicada causada por bacterias multirresistentes sospechadas o probadas y solo si el beneficio potencial supera el riesgo (BNF, agosto 2018).
- 5 un menor riesgo de resistencia puede ser más probable si no se ha utilizado en los últimos 3 meses, un urocultivo previo sugiere susceptibilidad (pero no se utilizó) y en personas más jóvenes en áreas donde los datos epidemiológicos locales sugieren que la resistencia es baja. Un mayor riesgo de resistencia puede ser más probable con el uso reciente y en personas mayores en centros residenciales.
- 6 si hay síntomas de pielonefritis o la persona tiene una ITU complicada (asociada a una anomalía estructural o funcional, o a una enfermedad subyacente, que aumenta el riesgo de un desenlace más grave o de fracaso del tratamiento), véanse las recomendaciones sobre la elección del antibiótico en la guía de prescripción de antimicrobianos del NICE sobre pielonefritis aguda.
Los factores de riesgo para una mayor resistencia incluyen
- residente en una residencia,
- ITU recurrente,
- hospitalización >7d en los últimos 6 meses,
- síntomas urinarios no resueltos,
- viaje reciente a un país con aumento de la resistencia a los antimicrobianos (fuera del norte de Europa y Australasia), especialmente relacionado con la salud,
- ITU previa conocida resistente a trimetoprim, cefalosporinas o quinolonas.
En la BNF (sección 5.1.13) se ofrecen más detalles sobre el tratamiento farmacológico.
Los catéteres permanentes siempre parecen generar glóbulos blancos y bacterias muy difíciles de eliminar. Suelen ser asintomáticos y sólo deben tratarse cuando aparecen síntomas.
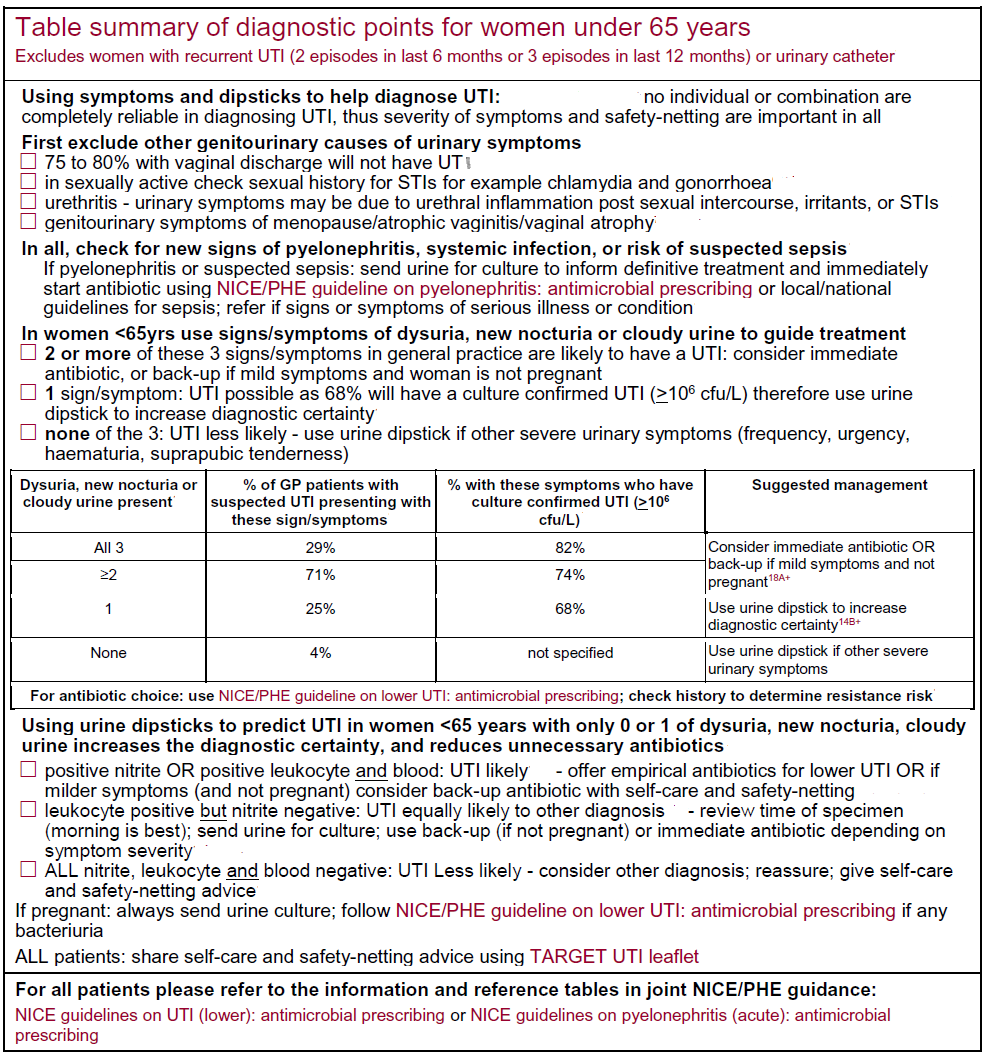
Referencia:
- Public Health England (2017). Management of infection guidance for primary care para consulta y adaptación local.
- Public Health England (agosto de 2019). Diagnóstico de infecciones del tracto urinario - Herramienta de referencia rápida para atención primaria para consulta y adaptación local.
- NICE (octubre de 2018). Infección del tracto urinario (inferior): prescripción de antimicrobianos.
Páginas relacionadas
Crear una cuenta para añadir anotaciones a la página
Añada a esta página información que sería útil tener a mano durante una consulta, como una dirección web o un número de teléfono. Esta información se mostrará siempre que visite esta página