El proceso de diagnóstico del asma varía en función de la edad del individuo que puede padecerla:
Diagnóstico del asma en mayores de 16 años
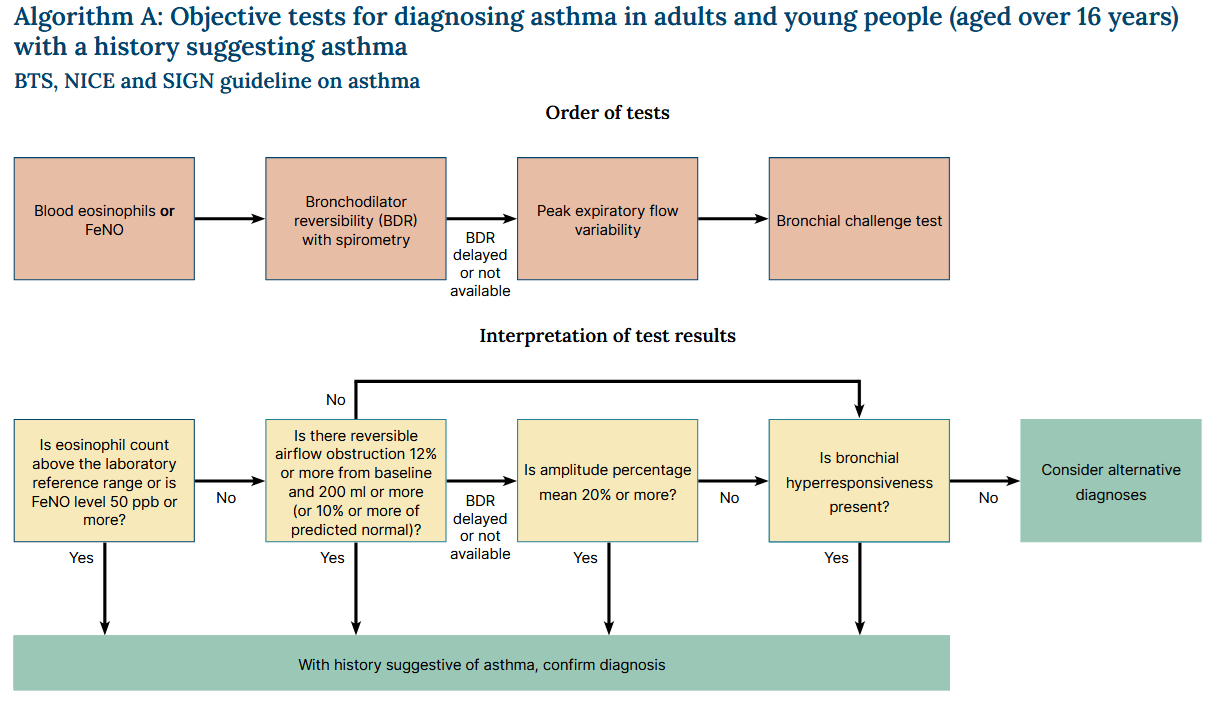
Se resume el proceso de diagnóstico en individuos de 16 años o más:
Comentario detallado:
- en adultos con antecedentes que sugieran asma, medir el recuento de eosinófilos en sangre o el nivel fraccional de óxido nítrico exhalado (FeNO)
- se diagnostica asma si el recuento de eosinófilos está por encima del intervalo de referencia del laboratorio o el nivel de FeNO es igual o superior a 50 ppb
- medir la reversibilidad broncodilatadora (RBD) con espirometría si el recuento de eosinófilos o el nivel de FeNO no confirman el asma
- diagnosticar asma si el aumento del FEV1 es del 12% o más y de 200 ml o más con respecto a la medición prebroncodilatadora (o si el aumento del FEV1 es del 10% o más del FEV1 normal predicho)
- si no se dispone de espirometría o ésta se retrasa, medir el flujo espiratorio máximo (FEM) dos veces al día durante 2 semanas.
- diagnosticar asma si la variabilidad del FEM (expresada como media porcentual de la amplitud) es del 20% o más
- si el recuento de eosinófilos, el FeNO, el BDR o la variabilidad del FEM no confirman el asma, pero se sigue sospechando por motivos clínicos, remitir al paciente para que se someta a una prueba de provocación bronquial
- diagnosticar asma si existe hiperreactividad bronquial
Diagnóstico del asma en individuos de 5 a 16 años de edad
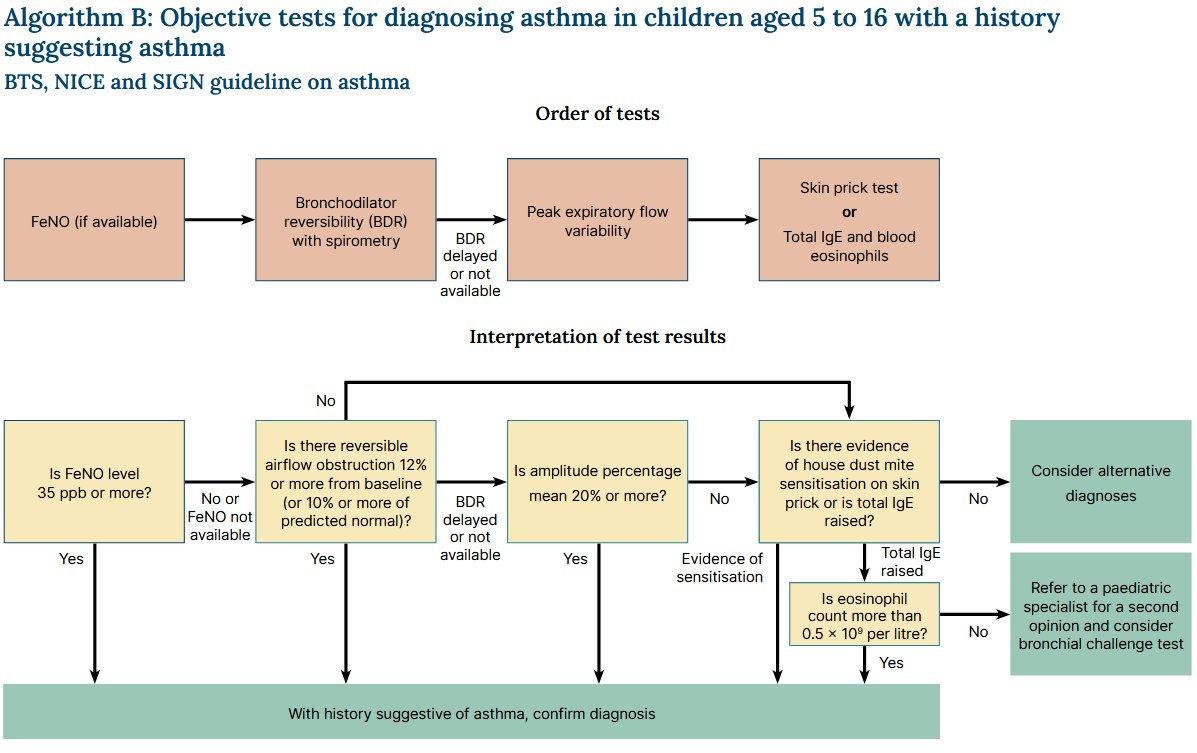
Se resume el proceso de diagnóstico del asma en niños de 5 a 16 años:
Comentario detallado:
- en niños con antecedentes que sugieran asma, medir el nivel de FeNO
- diagnosticar asma si el nivel de FeNO es igual o superior a 35 ppb
- medir la BDR con espirometría si el nivel de FeNO no es elevado, o si la prueba de FeNO no está disponible
- diagnosticar asma si el aumento del FEV1 es del 12% o más con respecto al valor basal (o si el aumento del FEV1 es del 10% o más del FEV1 normal predicho)
- si no se dispone de espirometría o ésta se retrasa, medir el FEM dos veces al día durante 2 semanas
- diagnosticar asma si la variabilidad del FEM (expresada como media porcentual de la amplitud) es del 20% o más
- si el asma no se confirma con el FeNO, el BDR o la variabilidad del PEF pero se sigue sospechando por motivos clínicos, realizar una prueba de punción cutánea con ácaros del polvo doméstico o medir el nivel total de IgE y el recuento de eosinófilos en sangre
- excluir el asma si no hay pruebas de sensibilización a los ácaros del polvo doméstico en la prueba de punción cutánea o si la IgE sérica total no está elevada
- diagnosticar asma si hay pruebas de sensibilización o un nivel elevado de IgE total y el recuento de eosinófilos es superior a 0,5 x 109 por litro.
Si sigue habiendo dudas sobre el diagnóstico, remitir a un especialista pediátrico para una segunda opinión, incluyendo la consideración de una prueba de provocación bronquial.
Diagnóstico del asma en niños menores de 5 años
El diagnóstico es difícil en este grupo de edad porque es complicado realizar las pruebas y no existen buenos patrones de referencia:
- para los niños menores de 5 años con sospecha de asma, tratar con corticosteroides inhalados de acuerdo con las recomendaciones sobre medicamentos para el tratamiento inicial en niños menores de 5 años y revisar al niño periódicamente
- si siguen presentando síntomas al cumplir los 5 años, intentar realizar pruebas objetivas
- si un niño no puede realizar pruebas objetivas cuando tenga 5 años
- intentar realizar las pruebas de nuevo cada 6 a 12 meses hasta obtener resultados satisfactorios
- remitir al niño a un especialista si el asma no responde al tratamiento.
Referencia:
Páginas relacionadas
Crear una cuenta para añadir anotaciones a la página
Añada a esta página información que sería útil tener a mano durante una consulta, como una dirección web o un número de teléfono. Esta información se mostrará siempre que visite esta página