Ramadan - implications pour les patients atteints de diabète de type 2
Traduit de l'anglais. Afficher l'original.
Last reviewed dd mmm yyyy. Last edited dd mmm yyyy
Le jeûne du ramadan (ou sawm) est l'un des cinq piliers de l'islam, considéré par les croyants comme le fondement de la vie musulmane. Le jeûne a lieu au cours du neuvième mois du calendrier islamique (Hijra). Le calendrier islamique est basé sur la lune et ne compte que 354 jours. Il a donc lieu 11 jours plus tôt chaque année.
Le ramadan revêt une grande importance religieuse et culturelle pour les musulmans. Les professionnels de la santé doivent comprendre l'impact que cela a sur les personnes atteintes de diabète.
Dans les régions situées aux extrêmes de la latitude, le nombre d'heures de clarté (le nombre d'heures de jeûne quotidien) peut atteindre 20 heures en été et 10 heures en hiver.
Le jeûne pendant le Ramadan (1,2) :
- Les musulmans adultes en bonne santé jeûnent du lever au coucher du soleil pendant le Ramadan. Un repas léger est pris avant le lever du soleil (Sohour) avant le début de la période de jeûne. Après la période de jeûne, un repas copieux, souvent accompagné d'aliments salés et sucrés (Iftar), est pris.
- le jeûne implique l'abstinence de nourriture, de liquides et de médicaments oraux
- la période de jeûne se déroule entre le lever du soleil (suhoor) et le coucher du soleil (iftar).
- Le ramadan dure de 29 à 30 jours.
- au Royaume-Uni, le jeûne dure de 10 à 21 heures, en fonction de la saison à laquelle le ramadan tombe.
- Tout le monde n'est pas obligé de jeûner. Une personne peut en être dispensée si elle souffre d'une maladie qui rend le jeûne préjudiciable.
- le jeûne implique l'abstinence de nourriture, de liquides et de médicaments oraux
- les patients diabétiques qui jeûnent doivent avoir une alimentation saine et équilibrée à tout autre moment
- les patients diabétiques doivent éviter de manger de grandes quantités de nourriture à la rupture du jeûne. Au lieu de cela, les patients diabétiques devraient prendre deux ou trois repas plus petits pendant la période de non-jeûne (2).
- pendant le ramadan, le repas d'avant l'aube doit être pris le plus près possible du début du jeûne. À ce moment-là, les aliments riches en glucides complexes sont préférables car ils sont digérés sur plusieurs heures, tandis que les aliments sucrés sont préférables à la rupture du jeûne (2).
- le jeûne n'est pas recommandé si le patient diabétique de type 2 souffre d'une maladie rénale importante. L'insuffisance cardiaque, les infections en cours, la grossesse et les diabètes mal contrôlés sont également des contre-indications au jeûne (1).
L'éducation au diabète avant le Ramadan (3,4) :
- une session d'éducation au diabète pré-Ramadan est conseillée 1 à 2 mois avant la période de jeûne. Les avantages d'un programme structuré d'éducation au diabète axé sur le Ramadan sont notamment la réduction des épisodes d'hypoglycémie, la perte de poids et l'amélioration du contrôle de la glycémie (3). Six domaines clés doivent être abordés :
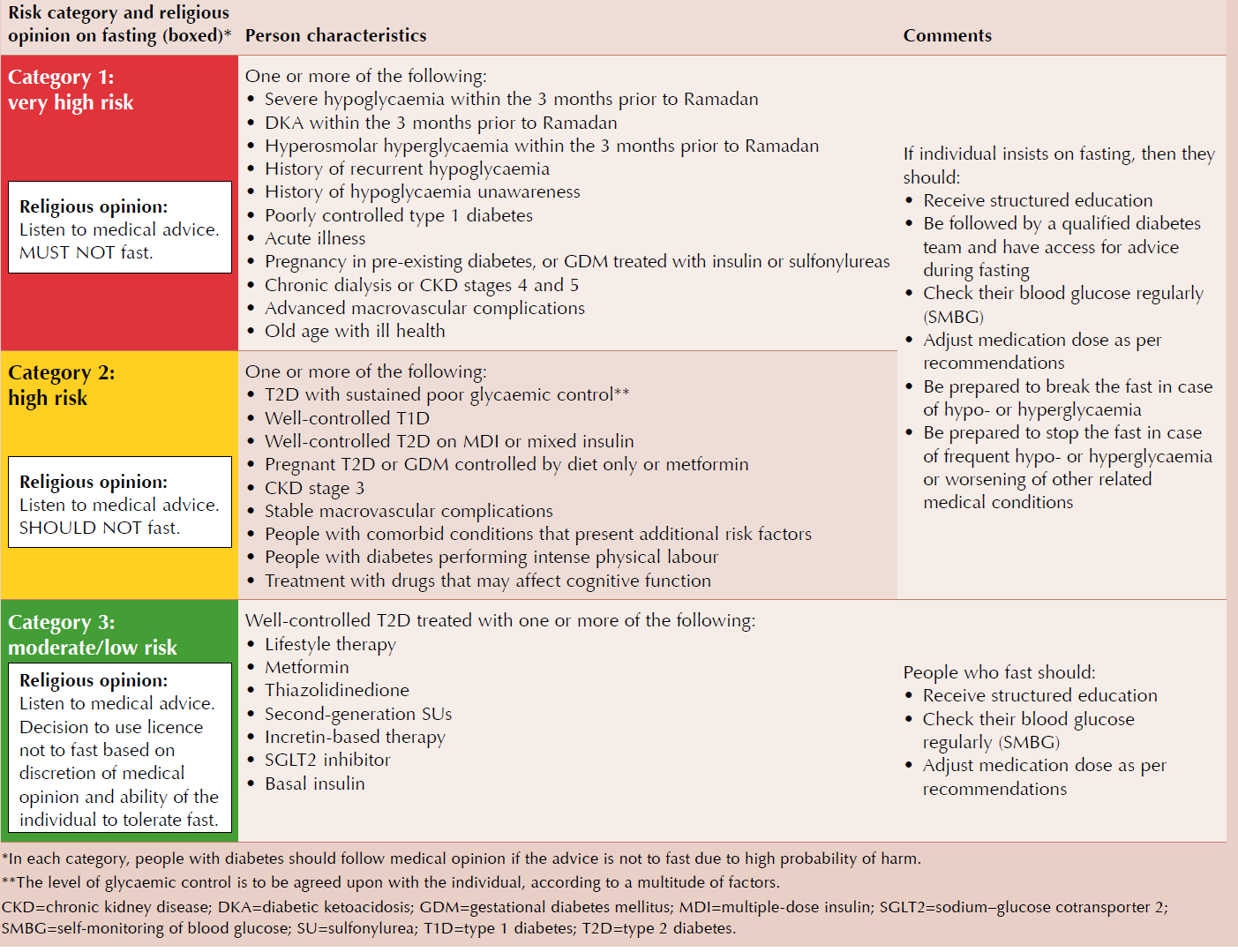
- Quantification des risques. Les individus peuvent être classés dans l'une des trois catégories de risque identifiées par l'IDF-DAR(3). Il s'agit d'un risque très élevé, d'un risque élevé ou d'un risque modéré/faible (voir le tableau au dessus de la page).
- Quand rompre le jeûne ?. Le jeûne doit être rompu si la glycémie est <3,9 ou >16,7 mmol/L, s'il y a des symptômes d'hypoglycémie ou si une maladie aiguë survient.
- Exercice. Il est conseillé de faire des exercices légers ou modérés pendant le ramadan.
- Liquides et conseils diététiques. Un plan de nutrition pour le ramadan est recommandé (voir ci-dessous).
- Surveillance de la glycémie. Il est conseillé de vérifier la glycémie plusieurs fois par jour. Cela ne constitue pas une rupture du jeûne
- Quand vérifier la glycémie pendant le jeûne du ramadan ?
1. Repas avant l'aube (suhoor)
2. Le matin
3. La mi-journée
4. Milieu d'après-midi
5. Repas avant le coucher du soleil (iftar)
6. 2 heures après l'iftar
7. À tout moment lorsque des symptômes d'hypoglycémie ou d'hyperglycémie ou une sensation de malaise apparaissent.
- Quand vérifier la glycémie pendant le jeûne du ramadan ?
- Ajustement des médicaments (voir ci-dessous)
Liquides et conseils diététiques (4) :
- Les messages clés sont les suivants :
- Aliments à faible indice glycémique et riches en fibres pour une libération lente de l'énergie.
- Commencez l'iftar avec 1 ou 2 dattes pour augmenter la glycémie et buvez beaucoup d'eau pour éviter la déshydratation.
- Éviter les autres aliments sucrés.
- Prenez des repas équilibrés :
- 45-50% de glucides,
- 20-30% de protéines et
- <35% de matières grasses
- Prendre le suhoor le plus tard possible
- Maintenir l'hydratation avec de l'eau et des boissons non sucrées pendant la nuit entre l'iftar et le suhoor
- Manger des aliments qui induisent la satiété (c'est-à-dire qui contiennent des protéines et des fibres).
Catégories de risque et recommandations de l'IDF-DAR (3) pour les personnes atteintes de diabète qui jeûnent pendant le ramadan
Ajustement des médicaments (4) :
Metformine
- la dose quotidienne reste inchangée
- Libération immédiate :
- tous les jours - prendre à l'iftar ;
- deux fois par jour - prendre à l'iftar et au suhoor ;
- trois fois par jour - dose du matin à suhoor, dose combinée de l'après-midi et du soir à iftar
- libération prolongée : prendre à l'iftar
Sulfonylurée (SU)
- passer à une SU plus récente (gliclazide, glimépiride) lorsque c'est possible ; le glibenclamide doit être évité
- une fois par jour - prendre à l'iftar. La dose peut être réduite chez les personnes ayant un bon contrôle glycémique.
- deux fois par jour - la dose pour l'iftar reste inchangée. La dose de Suhoor doit être réduite chez les personnes ayant un bon contrôle glycémique.
- dans le cas d'un traitement combiné par SU en une prise quotidienne, prendre au moment de l'iftar et envisager de réduire la dose de 50 %.
- dans le cas d'un traitement combiné par SU en deux prises quotidiennes, omettre la dose du matin et prendre la dose normale à l'iftar
- envisager de passer définitivement à des médicaments à faible risque d'hypoglycémie (antagonistes du GLP-1, inhibiteurs du SGLT-2) (8).
Régulateurs prandiaux du glucose (glinides)
- le dosage trois fois par jour peut être réduit/redistribué en deux doses prises avec l'iftar et le suhoor
- envisager de passer définitivement à des médicaments présentant un faible risque d'hypoglycémie (antagonistes du GLP-1, inhibiteurs du SGLT-2) (8)
Thiazolidinediones
- pas de modification de la dose.
- la dose peut être prise avec l'iftar ou le suhoor
Agonistes des récepteurs du GLP-1
- pas de modification de la dose
Inhibiteurs de la DPP-4
- pas de modification de la dose
Inhibiteurs du SGLT2
- pas de modification de la dose
- la dose doit être prise avec l'iftar
- des liquides clairs supplémentaires doivent être ingérés en dehors des périodes de jeûne
- ne doit pas être utilisé chez les personnes âgées, les personnes souffrant d'insuffisance rénale, les personnes hypotendues ou celles qui prennent des diurétiques.
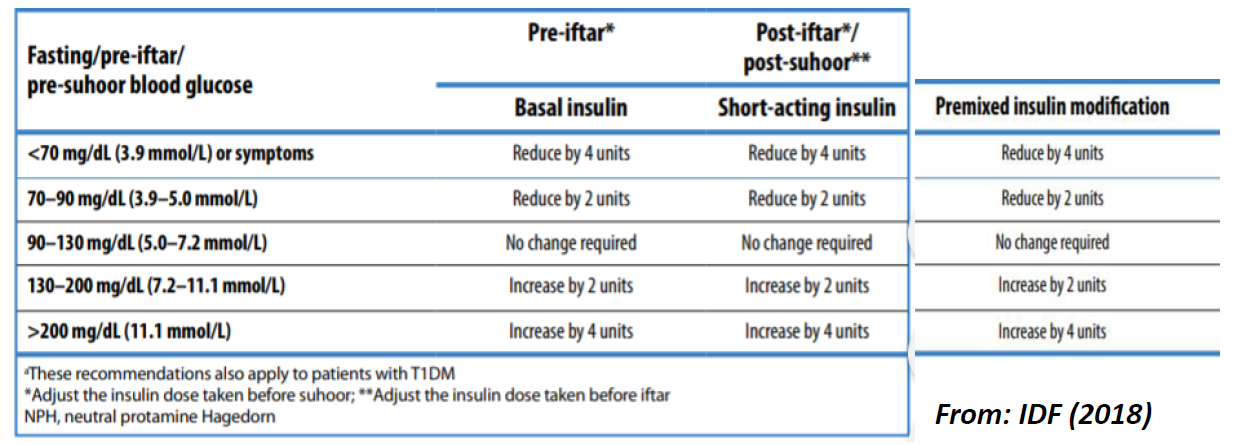
Insuline basale à action prolongée ou intermédiaire (5,6,7) :
- OD - NPH/detemir/glargine/degludec. Prendre au moment de l'iftar. Réduire la dose de 15 à 30 %
- BD - NPH/detemir/glargine. Intervertir les doses habituelles. Prendre la dose habituelle du matin à l'iftar. Réduire la dose du soir de 50 % et la prendre à suhoor.
Insuline prandiale/bolus à action rapide ou courte (5,6,7) :
- prendre la dose normale à l'iftar. Ne pas prendre la dose du midi. Réduire la dose de suhoor de 25 à 50 %.
- La titration de la dose doit être effectuée tous les 3 jours et les ajustements doivent être faits en fonction des niveaux de glycémie.
Insuline prémélangée (5,6,7) :
- OD - Prendre la dose normale à l'iftar
- BD - Si la dose est habituellement plus élevée le matin, envisager une dose plus élevée à l'iftar et une dose plus faible au suhoor. Prendre la dose habituelle du matin à l'iftar. Réduire la dose du soir de 25 à 50 % et la prendre à suhoor.
- TDS - Ne pas prendre la dose de l'après-midi. Ajuster les doses d'iftar et de suhoor en fonction des résultats des tests de glycémie.
Le patient doit également être informé (1) :
- de ne pas manquer un repas à Souhar
- de ne pas trop manger à l'Iftar
- de ne pas tenter de réduire lui-même son traitement ou de l'omettre
- de contrôler régulièrement sa glycémie pendant le jeûne
les preuves suggèrent :
- qu'il y a une amélioration globale du contrôle de la glycémie pendant le jeûne
- une hypoglycémie significative est peu probable avec des doses moyennes similaires d'agents hypoglycémiants oraux avant et pendant le Ramadan (1).
Référence :
- Pulse 2001 ; 61 (45) : 96.
- Bulletin pharmaceutique et thérapeutique 2005 ; 43(10) : 73-77.
- Fédération internationale du diabète (FID), Alliance internationale Diabète et Ramadan (DAR) (2016) Diabète et Ramadan : Practical Guidelines. https://bit.ly/2kursXj
- Gilani A. Comment gérer le diabète pendant le ramadan. Diabetes & Primary Care 2019 ; 21 : 41-2
- Fédération internationale du diabète:Diabetes and Ramadan Practical Guidelines (2018) https://www.idf.org/e-library/guidelines/87-diabetes-and-ramadanpractical- 25.html
- The South Asian Health Foundation (UK) Guidelines for Managing Diabetes During Ramadan : 2020 Update (2020) https://www.sahf.org.uk/resources (en anglais).
- NHS Sandwell and West Birmingham CCG (consulté le 23/9/2020). Résumé des lignes directrices sur le jeûne pour le diabète pendant le ramadan
- Mahmood A, Dar S, Dabhad A, Aksi B, Chowdhury T A. Advising patients with existing conditions about fasting during Ramadan BMJ 2022 ; 376 :e063613 doi:10.1136/bmj-2020-063613
Pages connexes
Créer un compte pour ajouter des annotations aux pages
Ajoutez à cette page des informations qu'il serait utile d'avoir à portée de main lors d'une consultation, telles qu'une adresse web ou un numéro de téléphone. Ces informations seront toujours affichées lorsque vous visiterez cette page.