La pneumonie acquise à l'hôpital (PAH) survient principalement chez les patients gravement affaiblis ou immunodéprimés.
La PAH est une infection respiratoire qui se développe plus de 48 heures après l'admission à l'hôpital.
- Elle touche 0,5 % à 1,0 % des patients hospitalisés et constitue l'infection associée aux soins de santé (IAS) la plus fréquente, contribuant à la mortalité.
- On estime qu'elle prolonge le séjour à l'hôpital de 7 à 9 jours.
- chez une partie des patients, la PAH est associée à la ventilation mécanique, auquel cas elle est appelée pneumonie associée au respirateur (PAV)
- chez les patients atteints de PVA, le taux de mortalité est de 24 % à 50 % - il passe à 76 % si l'infection est causée par des agents pathogènes multirésistants aux médicaments
- La PVA représente jusqu'à 25 % de toutes les infections dans les unités de soins intensifs (USI).
- le risque est le plus élevé au début du séjour en unité de soins intensifs, où il est estimé à 3 %/jour pendant les 5 premiers jours de ventilation, puis à 2 %/jour jusqu'au jour suivant la fin du séjour.
- puis de 2 %/jour jusqu'au 10e jour de ventilation et de 1 %/jour par la suite.
- le risque est le plus élevé au début du séjour en unité de soins intensifs, où il est estimé à 3 %/jour pendant les 5 premiers jours de ventilation, puis à 2 %/jour jusqu'au jour suivant la fin du séjour.
Les organismes les plus fréquemment isolés à partir d'échantillons respiratoires de patients connus ou suspectés d'être atteints de HAP sont Pseudomonas aeruginosa, Staphylococcus aureus et Enterobacteriaceae (en particulier Klebsiella, E. coli et Enterobacter spp.).
- les cultures polymicrobiennes sont fréquentes dans la PVA, jusqu'à 60 % des études de cas, les anaérobies et les champignons étant peu fréquents
- plus un patient reste longtemps à l'hôpital, plus le spectre des agents pathogènes probables est large et plus ils sont susceptibles d'être multirésistants aux médicaments
- PHE ou PVA d'apparition précoce
- souvent causée par des organismes communautaires typiques sensibles aux antimicrobiens, tels que Streptococcus pneumoniae ou Haemophilus influenzae
- PAH ou PVA d'apparition tardive
- généralement causée par P. aeruginosa ou d'autres bactéries Gram négatif opportunistes résistantes aux antimicrobiens, ou par le SARM.
- à noter toutefois qu'il y a une fréquence croissante de PAH à début précoce causée par des pathogènes nosocomiaux, probablement en raison d'une hospitalisation antérieure récente et/ou d'une thérapie antimicrobienne.
- PHE ou PVA d'apparition précoce
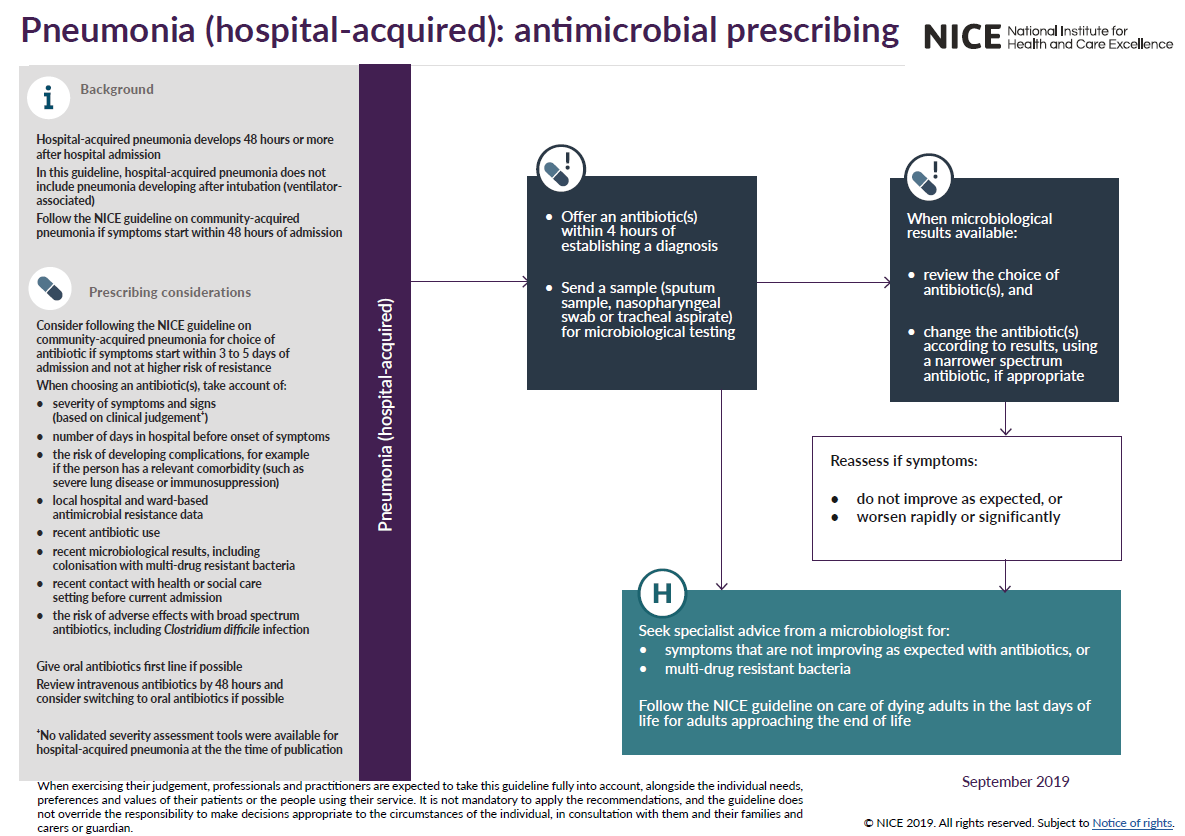
Traitement antibiotique empirique :
- Le choix de l'antibiothérapie empirique doit être basé sur la connaissance de la nature et des profils de sensibilité des agents pathogènes prévalant dans cette unité et doit également tenir compte de variables telles que la durée du séjour à l'hôpital (c'est-à-dire une infection à début précoce ou tardif), l'administration récente d'une antibiothérapie et les comorbidités.
- le traitement définitif doit être déterminé par les résultats de la culture et de l'antibiogramme
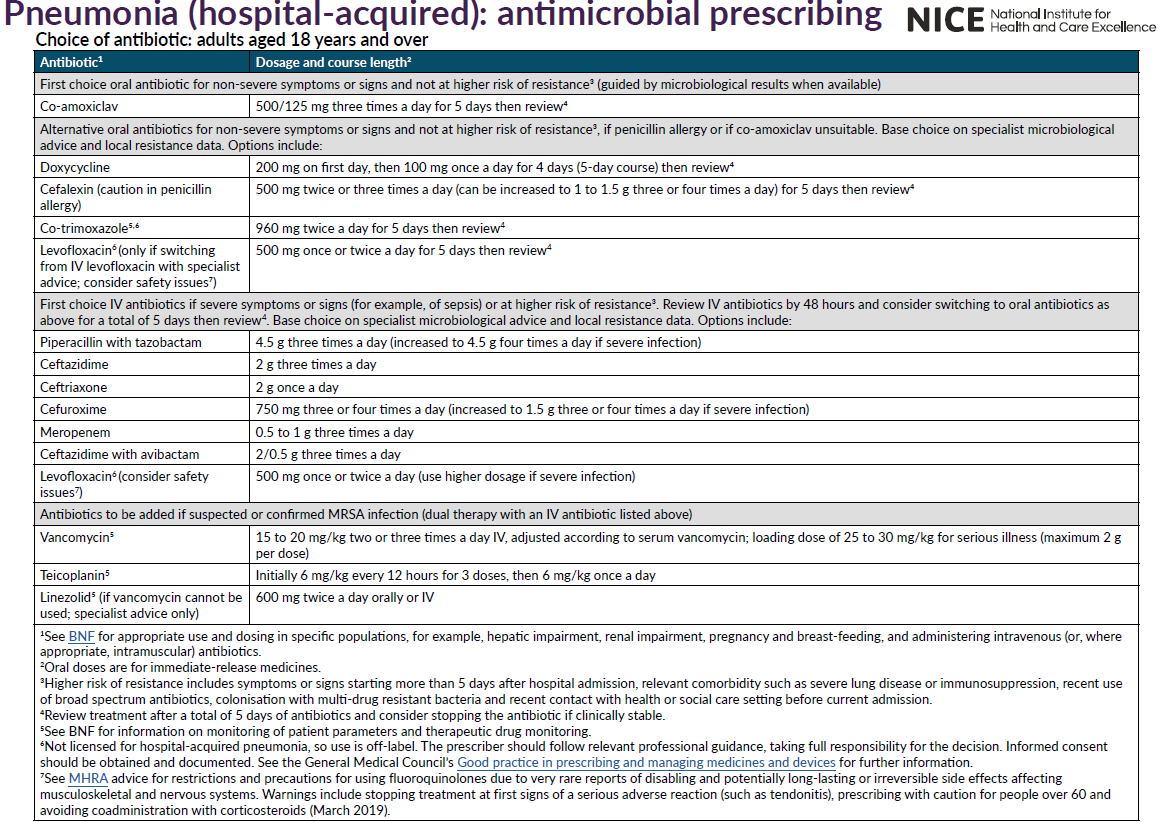
- pour les patients souffrant d'une des infections à début précoce (moins de 5 jours après l'admission à l'hôpital) qui n'ont pas reçu d'antibiotiques auparavant et en l'absence d'autres facteurs de risque, l'utilisation de co-amoxiclav ou de céfuroxime serait appropriée
- pour les patients présentant des infections à début précoce (moins de 5 jours après l'admission à l'hôpital) qui ont récemment reçu des antibiotiques et/ou qui présentent d'autres facteurs de risque, une céphalosporine de troisième génération (céfotaxime ou ceftriaxone), une fluoroquinolone ou la pipéracilline/tazobactam serait appropriée.
Le NICE a déclaré (2) :
Notes :
- qu'il n'y a pas de schéma antibiotique optimal prouvé pour les patients souffrant d'une PAH suspectée ou prouvée d'être causée par P. aeruginosa. Les options thérapeutiques comprennent la ceftazidime, la ciprofloxacine, le méropénème et la pipéracilline/tazobactam.
- le métronidazole doit être utilisé en complément s'il existe une probabilité d'infection anaérobie.
Références :
- Masterton RG et al. Guidelines for the management of hospital-acquired pneumonia in the UK : report of the working party on hospital-acquired pneumonia of the British Society for Antimicrobial Chemotherapy. J Antimicrob Chemother. 2008 Jul;62(1):5-34.
- NICE (septembre 2019). Pneumonie (acquise à l'hôpital) : prescription d'antimicrobiens.
- Public Health England (juin 2021). Managing common infections : guidance for primary care (Gestion des infections courantes : orientations pour les soins primaires).
Pages connexes
Créer un compte pour ajouter des annotations aux pages
Ajoutez à cette page des informations qu'il serait utile d'avoir à portée de main lors d'une consultation, telles qu'une adresse web ou un numéro de téléphone. Ces informations seront toujours affichées lorsque vous visiterez cette page.