Kurzer Verschreibungsleitfaden für die Hormonersatztherapie (HRT)
Kurzer praktischer Leitfaden zur HRT
Empfohlenes HRT-Erstlinienregime (1):
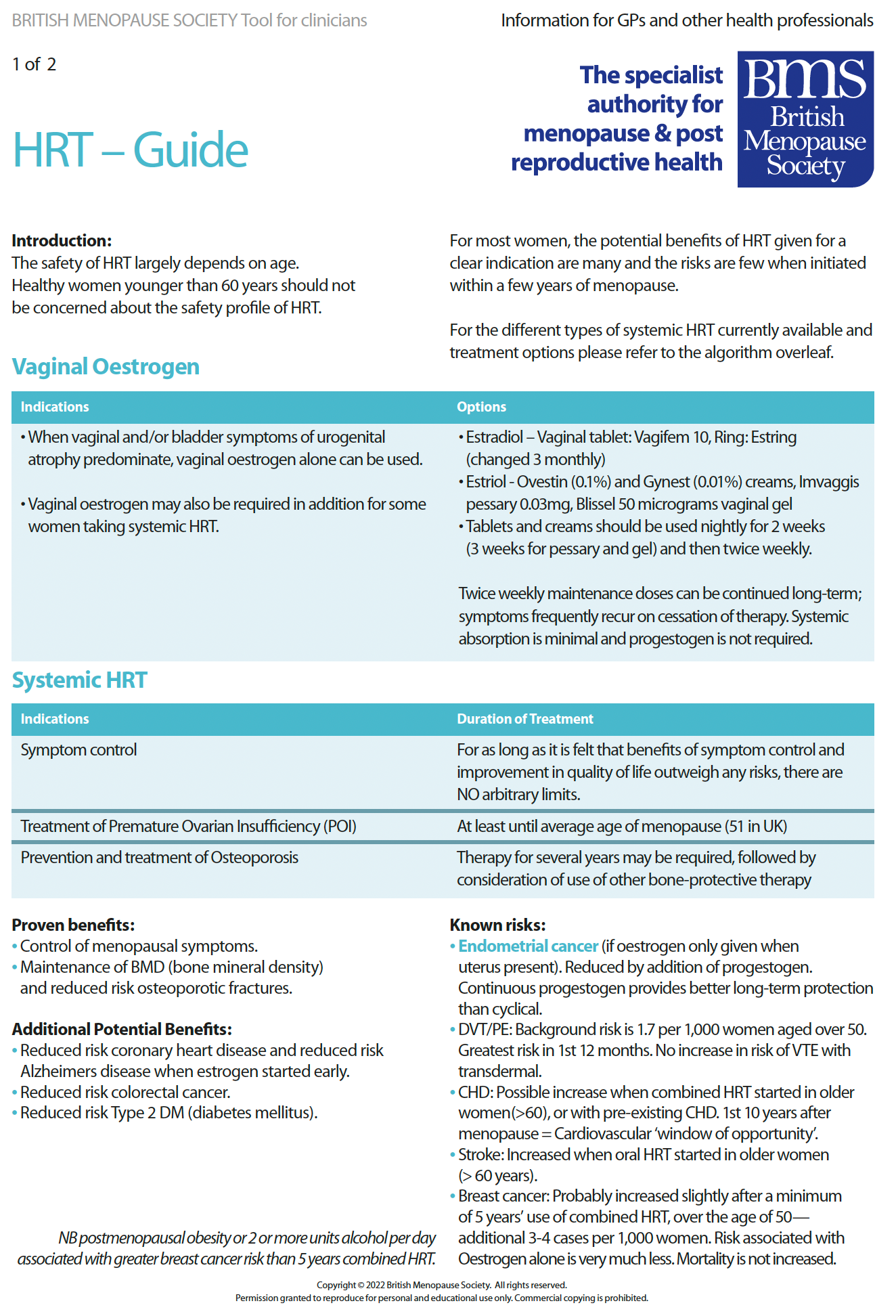
Risiken und Nutzen der HRT
- Die Sicherheit der HRT hängt weitgehend vom Alter ab. Gesunde Frauen, die jünger als 60 Jahre sind, sollten sich keine übermäßigen Sorgen über das Sicherheitsprofil der HRT machen (1), obwohl mögliche Brustkrebsrisiken immer mit ihnen besprochen werden sollten (siehe Anhang *)
- für die meisten Frauen ist der potenzielle Nutzen einer HRT bei klarer Indikation groß und die Risiken sind gering, wenn sie innerhalb von 10 Jahren nach der Menopause begonnen wird
- Symptome der Menopause wie Hitzewallungen, Stimmungsschwankungen, nächtliche Schweißausbrüche und verminderte Libido verbessern sich
Nachgewiesene Vorteile:
- Kontrolle der Wechseljahrsbeschwerden
- Erhaltung und Verbesserung der BMD (Knochenmineraldichte) und Verringerung des Risikos osteoporotischer Frakturen
- verringertes Risiko für koronare Herzkrankheiten
Zusätzliche potenzielle Vorteile:
- Alzheimer-Krankheit (bei frühem Östrogeneinsatz)
- verringertes Risiko für kolorektalen Krebs
- verringertes Risiko für Typ-2-Diabetes (Diabetes mellitus).
Bekannte Risiken:
- Gebärmutterhalskrebs (wenn Östrogen nur gegeben wird, wenn eine Gebärmutter vorhanden ist)
- reduziert durch Zusatz von Gestagenen
- kontinuierliche Gestagengabe bietet besseren Langzeitschutz als zyklische
- TVT/PE: 2 - 3 Hintergrundrisiko, das bei 1,7 pro 1.000 Frauen über 50 Jahren liegt
- größtes Risiko in den ersten 12 Monaten, dieses Risiko besteht nicht bei nicht-oraler Anwendung (Pflaster, Gel oder Spray)
- Das Gesamtrisiko für venöse Thromboembolien (VTE) steigt bei Frauen, die orale Östrogene einnehmen, um das Zweifache
- hohe Konzentrationen oraler Östrogene in der Leber, was zu einer Aktivierung der Gerinnungs- und Aktivierungsfaktoren der Renin-Angiotensin-Aldosteron-Kaskade führt. Darüber hinaus induzieren orale (aber nicht transdermale) Östrogene eine Resistenz gegen aktiviertes Protein C
- im Gegensatz dazu haben Studien keinen Zusammenhang zwischen dem VTE-Risiko und der Verwendung transdermaler Östrogene gezeigt
- In den Leitlinien wird für Frauen in den Wechseljahren, die ein erhöhtes VTE-Risiko haben, einschließlich Frauen mit einem BMI >30 kg/m2, eher eine transdermale als eine orale HRT empfohlen.
- KHK: möglicherweise erhöhtes Risiko bei Beginn einer kombinierten oralen HRT bei älteren Frauen (>60) oder bei bereits bestehender KHK. Die ersten 10 Jahre nach der Menopause = kardiovaskuläres "Fenster der Möglichkeiten
Schlaganfall: erhöhtes Risiko, wenn orale HRT bei älteren Frauen (> 60 Jahre) begonnen wird
- orale Hormonersatztherapien, die Östrogen in hoher oder niedriger Dosierung enthalten, sind mit einem erhöhten Risiko für einen ischämischen Schlaganfall verbunden, verglichen mit Nichtanwenderinnen
- transdermale Präparate, die niedrige Östrogendosen enthalten, sind nachweislich nicht mit diesem Risiko verbunden
- Brustkrebs: wahrscheinlich leicht erhöht nach einer mindestens 5-jährigen Anwendung einer kombinierten HRT, über 50 Jahre - zusätzliche 3-4 Fälle pro 1.000 Frauen. Das mit Östrogen allein verbundene Risiko ist sehr viel geringer. Die Sterblichkeit ist nicht erhöht
- das Brustkrebsrisiko ist bei mikronisiertem Progesteron geringer als bei synthetischen Gestagenen
NB: Postmenopausale Fettleibigkeit oder 2 oder mehr Einheiten Alkohol pro Tag sind mit einem höheren Brustkrebsrisiko verbunden als 5 Jahre kombinierte HRT
Art des Gestagens - Verwendung von mikronisiertem Progesteron
- Die in der HRT verwendeten Gestagene haben unterschiedliche biologische und klinische Profile
- Es kann sich entweder um ein synthetisches Progesteron handeln, das sich in seiner Struktur von natürlich vorkommendem Progesteron unterscheidet, oder um natürliches mikronisiertes Progesteron (MP)
- MP kann entweder kontinuierlich oder zyklisch verordnet werden. Das einzige derzeit im Vereinigten Königreich erhältliche Präparat ist Utrogestan® (Besins Healthcare (UK) Ltd)
Risiko von venösen Thromboembolien
- Das Risiko einer VTE ist bei Frauen, die Medroxyprogesteronacetat anwenden, höher als bei anderen Gestagenen.
- Das VTE-Risiko ist bei Frauen, die Östrogen plus synthetische Gestagene anwenden, um etwa 50 % höher als bei Frauen, die nur orales Östrogen anwenden.
- bei Frauen, die natürliche MP einnehmen, scheint dieses Risiko nicht erhöht zu sein
Kardiovaskuläres Risiko
- Es besteht kein kardiovaskuläres Risiko durch MP
- MP kann den Blutdruck senken
Risiko für Brustkrebs
- Es gibt Hinweise darauf, dass die Einnahme von Östrogenen in Kombination mit natürlichen MP in den ersten 5 Jahren nicht mit einem erhöhten Brustkrebsrisiko verbunden ist
- Bei Frauen, die seit mehr als 5 Jahren eine Hormonersatztherapie einnehmen, war das Brustkrebsrisiko bei der Einnahme von MP im Vergleich zur Einnahme eines synthetischen Gestagens geringer.
Schutz der Gebärmutterschleimhaut:
- Orales natürliches Progesteron, das zyklisch und kontinuierlich eingenommen wird, bietet einen vergleichbaren Schutz der Gebärmutterschleimhaut wie andere Gestagene.
Wie man HRT verschreibt
Der BMS schlägt einen Algorithmus für die Wahl der HRT vor (1):
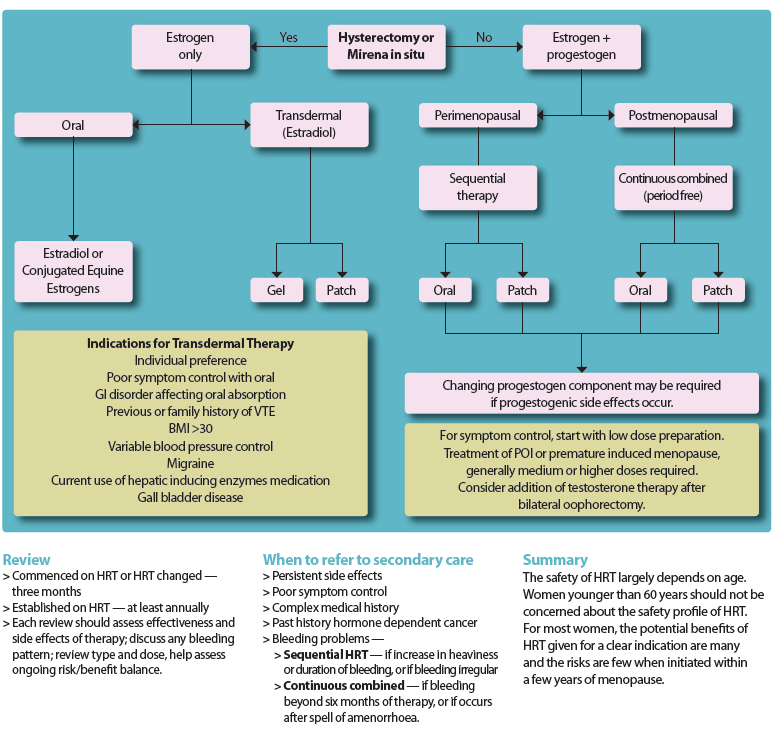
Es wird empfohlen, keine Kombinationspräparate zu verwenden, weil:
- es weniger Flexibilität gibt, wenn man die Östrogendosis ändern möchte
- alle enthalten ältere Gestagene - enthalten kein MP
Warum transdermale Östrogene und nicht orale Östrogene?
- bei oralem Östrogen besteht ein erhöhtes VTE-Risiko
- orales Östrogen erhöht das Sexualhormon-bindende Globulin (SHBG) und verringert so den Index der freien Androgene (was die Libido noch mehr senkt)
- weniger zuverlässige Absorption
- mehr Kontraindikationen (z. B. Fettleibigkeit, Diabetes, Gallenblasenerkrankungen, Migräne) bei der Verwendung von oralem Östrogen
Das wichtigste Hormon in der HRT ist Östrogen - am besten als 17-Beta-Östradiol.
Für jede Frau sollte die optimale Dosis gewählt werden, um die Symptome zu verbessern und die Gesundheit von Knochen und Herz zu optimieren. Frauen können die Hormonbehandlung so lange fortsetzen, wie die Vorteile die Risiken überwiegen. Für die meisten Frauen bedeutet dies, dass sie die HRT über einen längeren Zeitraum einnehmen können, aber sie sollten immer eine jährliche Überprüfung vornehmen lassen.
Es ist nicht Es geht nicht mehr um die niedrigste Dosis und die kürzeste Zeitspanne.
Ausführliche Hinweise:
- Pflaster
- Evorel 25 / 50 / 75 / 100mcg Pflaster zweimal pro Woche
- Estradot 25 / 50 / 75 / 100mcg Pflaster zweimal pro Woche (kleinere Größe)
- Elleste 40 / 80mcg Pflaster zweimal pro Woche
- Gele
- Oestrogel 2-4 Pumpen pro Tag (NB: junge Frauen brauchen oft mehr)
- Sandrena-Gel 0,5mg-Beutel
- Sandrena Gel 1mg Beutel.
- Lenzetto 1- 3 Sprühstöße pro Tag
- Frauen mit einer Gebärmutter brauchen auch ein Gestagen
- eine zyklische HRT für das erste Jahr oder so, wenn sie ihre Periode haben
- kontinuierliche Gestagene sind besser für den Schutz der Gebärmutterschleimhaut
- Frauen jeden Alters können eine kontinuierliche HRT einnehmen.
- Mikronisiertes Progesteron kann das Gestagen der Wahl sein.
- Utrogestan
- 100-mg-Kapsel jeden Abend als Dauermedikation (zugelassen für die Tage 1-25, aber einfacher, jede Nacht einzunehmen)
- 2 x 100-mg-Kapseln jeden Abend für 2 von 4 Wochen (zugelassen für die Tage 15-26, aber einfacher für 2 Wochen zu nehmen)
- kann vaginal in abwechselnden Nächten als kontinuierliche und eine jede Nacht für 12-14 Tage jeden Monat als zyklische Off-Lizenz gegeben werden
- Es handelt sich nicht um ein Verhütungsmittel. Wenn Frauen jedoch amenorrhoisch sind und Utrogestan kontinuierlich einnehmen, kann es als Verhütungsmittel angesehen werden.
- Mirena - (intrauterines System)
- Vorteile:
- Verhütung
- geringeres Risiko von Blutungen
- kann 5 Jahre lang sicher zum Schutz der Gebärmutterschleimhaut verwendet werden (zugelassen für 4 Jahre)
- Nachteile:
- systemische Nebenwirkungen bei einigen Frauen (besonders
ersten 3-6/12) - Schmierblutungen können in den ersten 3-6/12 auftreten
- nicht für jede Frau die richtige Wahl
- nicht immer in der Primärversorgung verfügbar
- systemische Nebenwirkungen bei einigen Frauen (besonders
- Vorteile:
- Vaginales Östrogen
- Wenn vaginale und/oder Blasensymptome der urogenitalen Atrophie überwiegen, kann vaginales Östrogen allein verwendet werden.
- Bei einigen Frauen, die eine systemische HET einnehmen, kann zusätzlich vaginales Östrogen erforderlich sein.
- Tabletten und Cremes sollten 2 Wochen lang nachts angewendet werden (3 Wochen bei Pessaren), danach zweimal wöchentlich
- Zweimal wöchentliche Erhaltungsdosen können langfristig fortgesetzt werden; nach Absetzen der Therapie treten die Symptome häufig wieder auf. Die systemische Absorption ist minimal, und ein Gestagen ist nicht erforderlich.
Anhang *
Die NICE-Diskussionshilfe, die mit der Aktualisierung vom November 2024 veröffentlicht wurde, beziffert die potenzielle Erhöhung des Brustkrebsrisikos für Frauen, die mit ≥45 Jahren in die Wechseljahre kommen und ab dem Alter von 50 Jahren fünf Jahre lang eine HRT einnehmen, wie folgt, wobei die zusätzlichen Krebsfälle über die 20 Jahre von 50 bis 69 Jahren gemessen werden:
20 zusätzliche Fälle pro 1.000 Frauen, die eine kombinierte HRT einnehmen, über 20 Jahre, d. h. ein zusätzlicher Fall pro 1.000 Frauen pro Jahr. Dies unterscheidet sich nicht wesentlich von den Zahlen, die von der BMS angegeben werden.
10 zusätzliche Fälle pro 1.000 Frauen, die eine reine Östrogen-HRT einnehmen, über einen Zeitraum von 20 Jahren, d. h. ein zusätzlicher Fall pro 2.000 Frauen pro Jahr. Dies ist das Doppelte des in der Meta-Analyse von 2019 angegebenen Risikos, aber der absolute Anstieg ist gering.
Die jeweiligen Zusammenfassungen der Produktmerkmale (SPCs) müssen vor der Verschreibung eines der genannten Arzneimittel konsultiert werden.
Referenz:
- British Menopause Society. HRT - Leitfaden (20. Februar 2020)
- NICE. Menopause: Erkennung und Behandlung. NICE-Richtlinie NG23. Veröffentlicht im November 2015, zuletzt aktualisiert im November 2024
*Originalinhalt erstellt von Dr. Louise Newson
Verwandte Seiten
- Hormonersatztherapie
- Topische HRT bei der Behandlung von urogenitalen Symptomen
- Alternative Optionen für Frauen, die sequentielle HRT-Präparate mit transdermalem Östradiol einnehmen
- Alternative Optionen für Frauen, die kontinuierlich kombinierte HRT-Präparate mit transdermalem Östradiol einnehmen
- HRT - Äquivalenzoptionen für unterschiedliche Dosen von transdermalem Östradiol für Frauen, die nur transdermale HRT mit einem separaten Gestagen einnehmen oder kein Gestagen benötigen (Frauen, die eine Hysterektomie hinter sich haben)
- Alternative Optionen für Frauen, die nur transdermale Östradiol-HRT in Form von (25/50/75/100) Pflastern anwenden und kein Gestagen einnehmen müssen
- Alternative Optionen für Frauen, die ein kombiniertes sequentielles orales HRT-Präparat mit 1 mg Östradiol einnehmen
- Alternative Optionen für Frauen, die ein kombiniertes sequentielles orales HRT-Präparat mit 2 mg Östradiol einnehmen
- Alternative Optionen für Frauen, die kontinuierlich ein kombiniertes orales HRT-Präparat mit 1 mg Östradiol einnehmen
- Alternative Optionen für Frauen, die kontinuierlich ein kombiniertes orales HRT-Präparat mit 2 mg Östradiol einnehmen
- Alternative Optionen für Frauen, die nur Östrogene (1 mg) oral einnehmen und keine Gestagene benötigen (Frauen, die eine Hysterektomie hatten)
- Alternative Optionen für Frauen, die nur Östrogene (2 mg) oral einnehmen und keine Gestagene benötigen (Frauen, die eine Hysterektomie hatten)
- Alternativen zu mikronisiertem Progesteron (Utrogestan) zur Verwendung in der HRT
Erstellen Sie ein Konto, um Seitenanmerkungen hinzuzufügen
Fügen Sie dieser Seite Informationen hinzu, die Sie während eines Beratungsgesprächs benötigen, z. B. eine Internetadresse oder eine Telefonnummer. Diese Informationen werden immer angezeigt, wenn Sie diese Seite besuchen