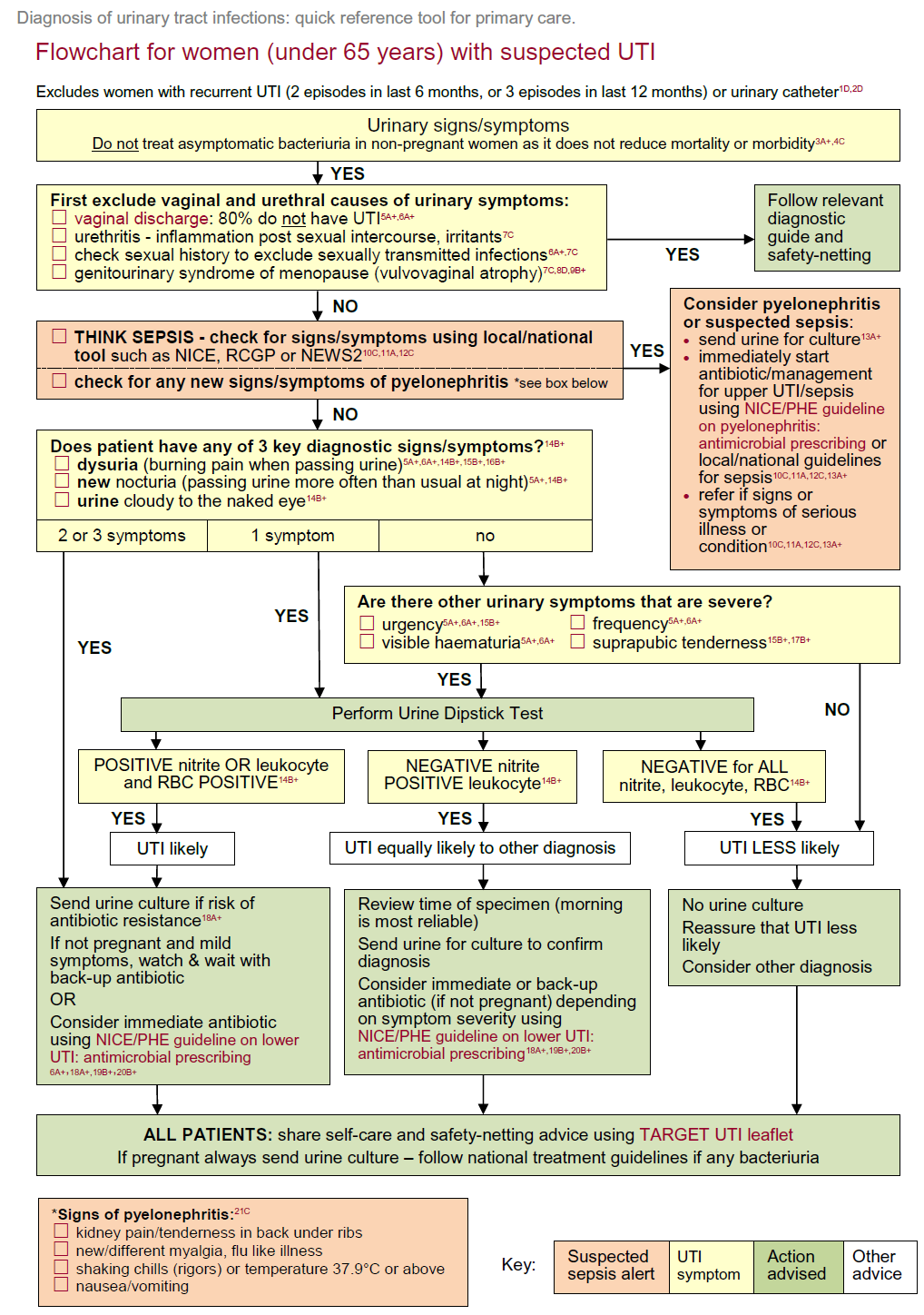
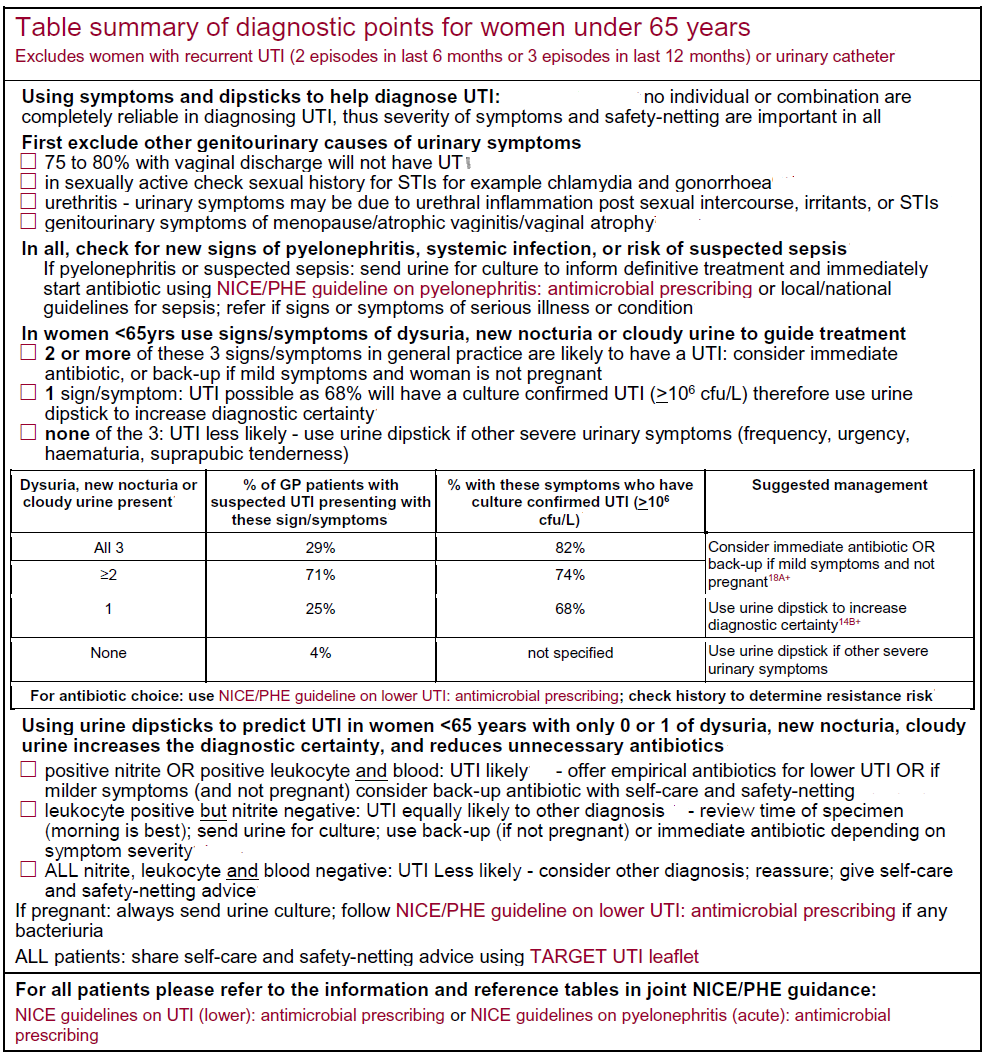
Princípios gerais de gestão de ITU em adultos (sem febre ou dor no flanco) (1)
- tratar as mulheres com sintomas graves/ou >=3 sintomas (disúria, hematúria, urgência, frequência)
- mulheres com sintomas ligeiros/<=2 sintomas E
- a) urina NÃO turva 97% de valor preditivo negativo, não tratar a menos que existam outros factores de risco de infeção.
- b) se a urina estiver turva, utilizar uma vareta para orientar o tratamento. O nitrito mais sangue ou leucócitos tem um valor preditivo positivo de 92%; nitrito, leucócitos e sangue, todos negativos, têm um valor preditivo negativo de 76%.
- c) considerar uma opção de antibiótico de reserva / retardado
- mulheres com sintomas ligeiros/<=2 sintomas E
- sempre uma rede de segurança
- primeira linha: nitrofurantoína se a TFG for superior a 45 ml/min
- TFG 30-45: utilizar apenas se houver resistência e não houver alternativa
- em caso de falha do tratamento: efetuar sempre uma cultura
Árvore de decisão relativa ao diagnóstico e tratamento da suspeita de ITU numa mulher com menos de 65 anos de idade (2):
Orientações do NICE para o tratamento de ITU numa mulher não grávida (3)
- considerar a prescrição de um antibiótico de reserva ou de um antibiótico imediato, tendo em conta que as provas a favor dos antibióticos de reserva foram obtidas em mulheres que não necessitavam de tratamento imediato
- se a urina for enviada para cultura e suscetibilidade, e se for administrado um antibiótico:
- rever a escolha do antibiótico quando os resultados estiverem disponíveis, e
- alterar o antibiótico para mulheres grávidas se as bactérias forem resistentes
- mudar o antibiótico para crianças e jovens, homens e mulheres não grávidas se as bactérias forem resistentes e os sintomas não melhorarem
- deve ser utilizado um antibiótico de espetro estreito sempre que possível
- em todas as prescrições de antibióticos, aconselhar:
- os possíveis efeitos adversos dos antibióticos incluem diarreia e náuseas
- procurar ajuda médica se os sintomas se agravarem em qualquer altura, se não melhorarem nas 48 horas seguintes à toma do antibiótico ou se a pessoa ficar muito indisposta
- com uma prescrição de antibiótico de reserva, aconselhar também:
- o antibiótico não é necessário de imediato
- utilizar a receita médica se não houver melhoria em 48 horas ou se os sintomas se agravarem em qualquer altura
- reavaliar a qualquer momento se os sintomas se agravarem rápida ou significativamente ou se não melhorarem em 48 horas após a toma de antibióticos, enviando uma amostra de urina para cultura e suscetibilidade, se ainda não o tiver feito. Ter em conta:
- outros diagnósticos possíveis
- quaisquer sintomas ou sinais que sugiram uma doença ou estado mais grave
- utilização anterior de antibióticos, que pode ter provocado resistência
- Encaminhar para o hospital se uma pessoa com idade igual ou superior a 16 anos tiver quaisquer sintomas ou sinais que sugiram uma doença ou estado mais grave (por exemplo, sépsis)
- se a urina for enviada para cultura e suscetibilidade, e se for administrado um antibiótico:
Escolha do antibiótico 1,2,3: mulheres não grávidas com 16 anos ou mais
- Primeira escolha
- nitrofurantoína - se a TFGe >=45 ml/minuto4
- 100 mg de libertação modificada duas vezes por dia durante 3 dias
- OU
- trimetoprim - se baixo risco de resistência5
- 200 mg duas vezes por dia durante 3 dias
- nitrofurantoína - se a TFGe >=45 ml/minuto4
- Segunda escolha (sem melhoria dos sintomas das ITU inferiores com a primeira escolha durante pelo menos 48 horas, ou quando a primeira escolha não for adequada)3, 6
- nitrofurantoína - se a TFGe >=45 ml/minuto4 e não for a primeira escolha
- 100 mg de libertação modificada duas vezes por dia durante 3 dias
- OU
- pivmecilinam (uma penicilina)
- 400 mg dose inicial, depois 200 mg três vezes por dia durante um total de 3 dias
- OU
- fosfomicina
- 3 g de saqueta de dose única
- nitrofurantoína - se a TFGe >=45 ml/minuto4 e não for a primeira escolha
Notas:
- 1 Consultar a BNF para utilização e dosagem em populações específicas, por exemplo, insuficiência hepática, insuficiência renal e aleitamento.
- 2 as doses administradas são por via oral, utilizando medicamentos de libertação imediata, salvo indicação em contrário.
- 3 verificar quaisquer resultados anteriores de cultura e suscetibilidade da urina e prescrição de antibióticos e escolher os antibióticos em conformidade.
- 4 pode ser usado com cautela se a TFGe 30-44 ml/minuto para tratar ITU inferior não complicada causada por bactérias suspeitas ou comprovadamente multirresistentes e somente se o benefício potencial superar o risco (BNF, agosto de 2018).
- 5 Um menor risco de resistência pode ser mais provável se não for utilizado nos últimos 3 meses, se a cultura de urina anterior sugerir suscetibilidade (mas esta não foi utilizada) e em pessoas mais jovens em áreas onde os dados epidemiológicos locais sugerem que a resistência é baixa. Um risco mais elevado de resistência pode ser mais provável com uma utilização recente e em pessoas idosas em instalações residenciais.
- 6 Se existirem sintomas de pielonefrite ou se a pessoa tiver uma ITU complicada (associada a uma anomalia estrutural ou funcional, ou a uma doença subjacente, que aumente o risco de um resultado mais grave ou de insucesso do tratamento), ver as recomendações sobre a escolha do antibiótico na diretriz de prescrição de antimicrobianos do NICE sobre pielonefrite aguda.
Os factores de risco para o aumento da resistência incluem
- residente em lar de idosos,
- ITU recorrente,
- hospitalização >7d nos últimos 6 meses,
- sintomas urinários que não se resolvem,
- viagem recente para um país com aumento da resistência antimicrobiana (fora do Norte da Europa e da Australásia), especialmente relacionada com a saúde,
- ITU anterior conhecida resistente a trimetoprim, cefalosporinas ou quinolonas
A BNF (secção 5.1.13) fornece informações mais pormenorizadas sobre o tratamento medicamentoso.
Os cateteres de demora parecem resultar sempre em glóbulos brancos e bactérias que são muito difíceis de eliminar. Normalmente, são assintomáticos e só devem ser tratados com o desenvolvimento de sintomas.
Referência:
- Public Health England (2017). Management of infection guidance for primary care for consultation and local adaptation (Orientações sobre a gestão de infecções nos cuidados primários para consulta e adaptação local)
- Public Health England (agosto de 2019). Diagnosis of urinary tract infections - Quick reference tool for primary care for consultation and local adaptation (Diagnóstico de infecções do trato urinário - Ferramenta de referência rápida para cuidados primários para consulta e adaptação local)
- NICE (outubro de 2018). Infeção do trato urinário (inferior): prescrição de antimicrobianos
Páginas relacionadas
Crie uma conta para adicionar anotações à página
Adicione informações a esta página que seriam úteis de ter à mão durante uma consulta, como um endereço web ou número de telefone. Estas informações serão sempre apresentadas quando visitar esta página