A terapia da DRGE pode ser dividida em: (1)
Medidas dietéticas:
- alimentos espessados - úteis para reduzir a regurgitação e os vómitos em bebés e crianças com menos de 2 anos; o arroz ou o milho podem ser utilizados como espessantes dos alimentos (2)
- pequenas refeições frequentes - para bebés e crianças mais velhas (2)
- remoção da proteína do leite de vaca da dieta - em bebés com alergia à proteína do leite de vaca (3)
- O NICE delineia uma abordagem de cuidados faseados (8):
- em bebés alimentados com fórmulas com regurgitação frequente associada a sofrimento acentuado, utilizar a seguinte abordagem de cuidados faseados:
- rever o historial alimentar, depois
- reduzir os volumes de alimentação apenas se forem excessivos para o peso do bebé, depois
- oferecer uma experiência de mamadas mais pequenas e mais frequentes (mantendo uma quantidade diária total de leite adequada), a não ser que as mamadas já sejam pequenas e frequentes, depois
- oferecer uma experiência de fórmula espessada (por exemplo, contendo amido de arroz, amido de milho, goma de alfarroba ou goma de alfarroba)
- em bebés alimentados com fórmulas com regurgitação frequente associada a sofrimento acentuado, utilizar a seguinte abordagem de cuidados faseados:
Posicionamento:
- A ROG é menor quando colocada na posição prona (quando o bebé está acordado, especialmente durante o período pós-prandial) em comparação com a posição supina (devido ao risco acrescido de síndrome de morte súbita do lactente, recomenda-se a posição supina durante o sono) (3)
- a posição sentada pode aumentar a pressão intra-abdominal e causar refluxo, pelo que deve ser evitada (2)
- para crianças com mais de 1 ano, o posicionamento lateral esquerdo e a elevação da cabeceira da cama podem ser benéficos (3)
- O NICE afirma que não se deve utilizar a gestão posicional para tratar a DRGE em bebés adormecidos. De acordo com os conselhos do NHS, os bebés devem ser colocados de costas quando dormem (8)
Farmacológicos:
- os antiácidos (por exemplo, gaviscon) podem ser indicados
- em bebés alimentados com fórmula, se a abordagem de cuidados escalonados não for bem sucedida (ver acima), interromper a fórmula espessada e oferecer terapia com alginato durante um período experimental de 1-2 semanas. Se a terapêutica com alginato for bem sucedida, continuar com ela, mas tentar interrompê-la em intervalos para ver se o bebé recuperou
- em bebés amamentados ao peito com regurgitação frequente associada a angústia acentuada que persiste apesar de uma avaliação e aconselhamento em matéria de amamentação, considerar a terapia com alginato durante um período experimental de 1-2 semanas. Se a terapia com alginato for bem sucedida, continue com ela, mas tente interrompê-la em intervalos para ver se o bebé recuperou
- Os antagonistas H2, por exemplo, a randitidina, são amplamente utilizados no tratamento desta doença
- A ranitidina tem sido amplamente utilizada no tratamento da DRGE na infância e tem um bom registo de segurança (2). Está disponível sob a forma de solução oral
- omeprazol (5)
- omeprazol cápsulas, comprimidos e suspensão oral podem ser utilizados em recém-nascidos, mas não estão autorizados para este grupo etário
- omeprazol cápsulas, comprimidos e suspensão oral podem ser utilizados em crianças, tal como descrito abaixo, embora estas situações sejam consideradas não licenciadas:
- doença do refluxo gastro-esofágico e dispepsia associada a ácidos em crianças com menos de 1 ano e menos de 10 kg para cápsulas e comprimidose em crianças com menos de 1 mês de idade para suspensão oral
- a domperidona tem sido utilizada pelos seus efeitos antieméticos, embora não esteja atualmente autorizada para utilização em crianças para a doença do refluxo gastro-esofágico (5)
- a metoclopramida pode ter algum benefício em comparação com o placebo no tratamento sintomático da DRGE, mas isso deve ser ponderado em relação aos possíveis efeitos secundários (4)
O NICE afirma (8):
- não oferecer medicamentos supressores de ácido, como os inibidores da bomba de protões (IBP) ou os antagonistas dos receptores H2 (H2RA), para tratar a regurgitação evidente em bebés e crianças que ocorra como um sintoma isolado
- considerar um ensaio de 4 semanas de um IBP ou H2RA para crianças e jovens com azia persistente, dor retroesternal ou epigástrica
- avaliar a resposta ao ensaio de 4 semanas do IBP ou H2RA e considerar a possibilidade de encaminhar para um especialista para eventual endoscopia se os sintomas
- não se resolverem ou
- reaparecerem após a interrupção do tratamento
- oferecer tratamento com IBP ou H2RA a bebés, crianças e jovens com esofagite de refluxo comprovada por endoscopia e considerar a repetição de exames endoscópicos conforme necessário para orientar o tratamento subsequente
- não oferecer metoclopramida, domperidona ou eritromicina para tratar a DRGE ou a DRGE sem procurar aconselhamento especializado e tendo em conta o seu potencial para causar acontecimentos adversos
Os bebés com DRGE complicada por não conseguirem prosperar devem receber cuidados partilhados entre os serviços primários e secundários.
A cirurgia pode ser indicada se houver atraso de crescimento, ulceração do esófago e aspiração recorrente ou persistente
- considerar a fundoplicatura em bebés, crianças e jovens com DRGE grave e intratável se (8):
- o tratamento médico adequado não tiver sido bem sucedido ou
- os regimes de alimentação para controlar a DRGE se revelarem impraticáveis, por exemplo, no caso de alimentação por sonda entérica espessada, contínua e prolongada
Foi sugerido um fluxograma para o tratamento da DRGE (9):
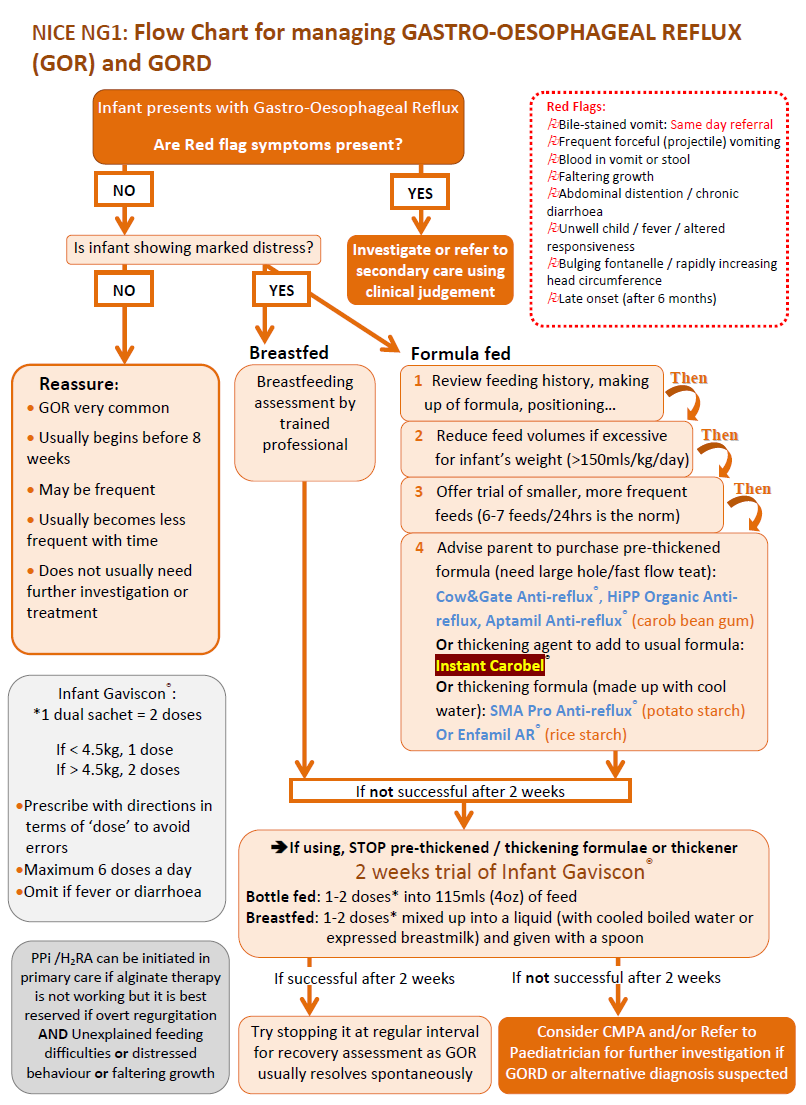
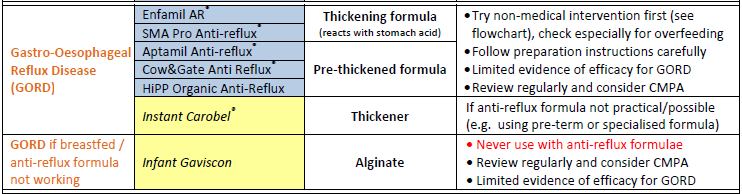
Encaminhamento

Notas:
- O tratamento convencional tem envolvido a amamentação do bebé numa prancha inclinada com a cabeça para cima, na posição prona ou supina. No entanto, uma revisão sistemática fornece provas de que elevar a cabeça do berço na posição supina não tem qualquer efeito na DRGE em crianças com menos de dois anos de idade (1)
- considerar a intolerância à proteína do leite de vaca (6)
- esta é uma causa de DRGE numa proporção de bebés que não respondem aos tratamentos de primeira linha. Considerar a prescrição de um leite hipoalergénico durante 1 a 2 semanas, como o Nutramigen® (aconselhar sólidos sem leite, se necessário). As mães que amamentam podem experimentar uma dieta sem leite sob a supervisão de um nutricionista. Se não houver melhorias óbvias em 1-2 semanas, voltar ao leite normal. Se melhorar e se mantiver a dieta sem leite, consultar os nutricionistas pediátricos para aconselhamento contínuo. A maioria das pessoas conseguirá reintroduzir o leite com sucesso no final do primeiro ano. Isto deve ser feito gradualmente, começando com pequenas quantidades de leite cozinhado, como em 1/8 de biscoito de leite maltado
- um teste cutâneo de puntura negativo ou IgE específico (RAST) não exclui o leite de vaca como causa do refluxo.
- a intolerância à lactose tende a causar diarreia, dores abdominais e gases em vez de refluxo nos bebés (por isso, considere nos "refluxos silenciosos" - 1 a 2 semanas de ensaio com leite sem lactose se for alimentado a biberão)
- utilização de ranitidina em bebés com DRGE (6)
- se não melhorar com a utilização de Gaviscon
- considerar a utilização de Ranitidina, inicialmente durante um período experimental de 4 semanas:
- dosagem de ranitidina: (prescrição não autorizada do produto licenciado para menores de 3 anos, consultar o British National Formulary BNF para mais pormenores). Disponível sob a forma de xarope 75mg/5ml
- para menores de 6 meses: 1-3mg/kg três vezes ao dia
- mais de 6 meses: 2-4mg/kg duas vezes por dia. Máximo de 150mg/dose.
- Consultar a atual BNF infantil para obter informações completas sobre a prescrição. É preferível que seja administrado numa altura separada de Gaviscon
- dosagem de ranitidina: (prescrição não autorizada do produto licenciado para menores de 3 anos, consultar o British National Formulary BNF para mais pormenores). Disponível sob a forma de xarope 75mg/5ml
- considerar a utilização de Ranitidina, inicialmente durante um período experimental de 4 semanas:
- se não melhorar com a utilização de Gaviscon
- mudar de ranitidina para omeprazol (procurar aconselhamento especializado) (6)
- tente isto durante 4-6 semanas, aumentando para a dose mais elevada se necessário. apenas disponível em cápsulas/comprimidos - o conteúdo da cápsula pode ser misturado com sumo de fruta ou iogurte. Losec MUPS® pode dispersar-se em água. Os comprimidos não devem ser esmagados. Se for administrado através de uma NGT/gastrostomia, prescrever cápsulas de omeprazol e dissolver em 10 ml de solução oral de bicarbonato de sódio a 8,4%, para que o tubo não bloqueie.
- omeprazol
- dosagem: (prescrição off-label do produto autorizado, ver BNF-C para mais pormenores)
- para neonatos
- 700 microgramas/kg uma vez por dia durante 7-14 dias, aumentando depois, se necessário, para 1,4-2,8mg/kg uma vez por dia
- para crianças de 1 mês a 1 ano
- 700 microgramas/kg uma vez por dia, aumentados, se necessário, para 3 mg/kg uma vez por dia (máx. por dose 20 mg)
- omeprazol cápsulas, comprimidos e suspensão oral podem ser utilizados em crianças, tal como descrito abaixo, embora estas situações sejam consideradas não licenciadas para a doença do refluxo gastro-esofágico e dispepsia associada a ácidos em crianças com menos de 1 ano e menos de 10 kg para cápsulas e comprimidose em crianças com menos de 1 mês de idade para suspensão oral (5)
- para neonatos
- dosagem: (prescrição off-label do produto autorizado, ver BNF-C para mais pormenores)
Notas:
- terapêutica com ranitidina em bebés com muito baixo peso à nascença (MBPN)
- existem provas de que a ranitidina está associada a um risco acrescido de infecções, enterocolite necrosante (NEC) e desfecho fatal em bebés com baixo peso à nascença (7)
Referências:
- (1) Pritchard DS, Baber N, Stephenson T. Should domperidone be used for the treatment of gastro-oesophageal reflux in children? Revisão sistemática de ensaios aleatórios controlados em crianças com idades compreendidas entre 1 mês e 11 anos. Br J Clin Pharmacol. 2005;59(6):725-9
- (2) Jung A.D. Gastroesophageal Reflux in Infants and Children (Refluxo gastroesofágico em bebés e crianças). Am Fam Physician. 2001;64(11):1853-60
- (3) Vandenplas Y et al. Pediatric Gastroesophageal Reflux Clinical Practice Guidelines: Joint Recommendations of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition (NASPGHAN) and the European Society for Pediatric Gastroenterology, Hepatology, and Nutrition (ESPGHAN). Jornal de Gastroenterologia e Nutrição Pediátrica 2009; 49:498-547
- (4) Craig WR et al. Metoclopramida, alimentação espessa e posicionamento para o refluxo gastro-esofágico em crianças com menos de dois anos. Cochrane Database Syst Rev 2004; (4):CD003502.
- (5) BNF para crianças (acedido em 3 de agosto de 2021)
- (6) Royal United Hospital Bath (fevereiro de 2012). Refluxo gastro-esofágico em bebés Diretrizes de gestão.
- (7) Terrin G et al. Ranitidina está associada a infecções, enterocolite necrosante e desfecho fatal em recém-nascidos.Pediatrics. 2012 Jan;129(1):e40-5.
- (8) NICE (janeiro de 2015). Doença do refluxo gastro-esofágico: reconhecimento, diagnóstico e gestão em crianças e jovens
- (9) Wessex Infant Feeding Guidelines and Appropriate Prescribing of Specialist Infant Formulae (Acedido em 8/3/2020)
Páginas relacionadas
Crie uma conta para adicionar anotações à página
Adicione informações a esta página que seriam úteis de ter à mão durante uma consulta, como um endereço web ou número de telefone. Estas informações serão sempre apresentadas quando visitar esta página