Vários aspectos da história podem ser sugestivos de causas infecciosas específicas de um aumento do corrimento vaginal;
- gravidez, diabetes mellitus, tratamento antibiótico recente, imunossupressão, dispareunia ou irritação vulvar com comichão - sugestivo de candidíase (1)
- mudança recente de parceiro sexual, corrimento ofensivo e abundante - sugestivo de tricomoníase (2)
- corrimento ofensivo mais DIU mais dispareunia - sugestivo de vaginose bacteriana (3)
- eritema e edema da zona vulvovaginal, escoriação da vulva e presença de corrimento tipo coalhada com placas brancas - sugestivo de candidíase
- corrimento amarelo/verde, ofensivo e espumoso - sugestivo de triconomíase
- a vaginose bacteriana é sugerida por um corrimento fino, ofensivo, branco-acinzentado e aderente
Tratamento de mulheres que se apresentam com corrimento vaginal fora do contexto da clínica de medicina geniturinária (4)
- História clínica e sexual
- Quando uma mulher apresenta um corrimento vaginal que lhe parece diferente do seu corrimento normal, este deve ser avaliado começando por fazer uma história clínica
- a mulher pode ter preocupações subjacentes (por exemplo, DST ou cancro) ou expectativas específicas que devem ser exploradas
- a presença de corrimento vaginal é, por si só, um mau indicador de uma IST
- no entanto, deve ser feita uma história sexual (por exemplo, número e sexo dos parceiros, actividades sexuais, utilização de preservativos) para avaliar o risco de IST
- as mulheres sexualmente activas correm maior risco de contrair uma IST se tiverem
- tiverem menos de 25 anos de idade; ou
- tiverem mudado de parceiro sexual ou
- tiveram mais do que um parceiro sexual nos últimos 12 meses
- as mulheres sexualmente activas correm maior risco de contrair uma IST se tiverem
- outros factores de risco incluem a falta de uso consistente de preservativos e um diagnóstico anterior de infeção por clamídia nos últimos 12 meses
- no entanto, deve ser feita uma história sexual (por exemplo, número e sexo dos parceiros, actividades sexuais, utilização de preservativos) para avaliar o risco de IST
- Quando uma mulher apresenta um corrimento vaginal que lhe parece diferente do seu corrimento normal, este deve ser avaliado começando por fazer uma história clínica
Avaliação dos sintomas
- os sintomas associados ao corrimento vaginal podem orientar um profissional de saúde para a causa mais provável
Sinal/Sintoma | Vaginose bacteriana | Cândida | Tricomoníase |
Corrimento | Fino | Branco fino | Escasso a abundante |
Odor | Ofensivo/peixe | Não ofensivo | Ofensivo |
Comichão | nenhuma | comichão vulvar | prurido vulvar |
Outros sintomas possíveis | Dor; Disúria; Dispareunia superficial | Disúria; dor abdominal inferior | |
Sinais visíveis | Corrimento que reveste a vagina e o vestíbulo; Sem inflamação da vulva | Achados normais OU Eritema vulvar; edema; fissuras; lesões satélite | Corrimento amarelo espumoso; vulvite; vaginite; cervicite; "Cérvix de morango" (a ectocérvix assemelha-se por vezes à superfície de um morango) |
Teste no local de prestação de cuidados: pH vaginal | > 4,5 pH | <= 4.5 | >4.5 |
- devem ser determinadas as caraterísticas do corrimento vaginal:
- o que mudou
- início
- duração
- odor
- alterações cíclicas
- cor
- consistência
- factores de exacerbação (por exemplo, após uma relação sexual)
- O inquérito deve também abranger quaisquer sintomas associados:
- comichão
- dispareunia superficial
- dor vulvar ou vaginal
- disúria
- hemorragias anormais (abundantes, intermenstruais ou pós-coito)
- dispareunia profunda
- dor pélvica ou abdominal
- febre
Exame, investigações no local de prestação de cuidados e testes às IST
- a anamnese, por si só, pode orientar os profissionais de saúde para o diagnóstico mais provável, mas a precisão do diagnóstico é variável
- para além da história clínica e sexual, o exame físico e o pH vaginal podem ser úteis
- deve ser prática clínica normal propor o exame de pessoas que apresentem sintomas genitais
- no entanto, se a história clínica indicar candidíase ou VB, o risco de IST for baixo e não existirem sintomas indicativos de infeção do trato genital superior, o tratamento para a candidíase ou VB pode ser administrado sem exame (ou seja, gestão sindrómica) Esquemas para o diagnóstico de Candida, VB e TV através de sinais e sintomas em mulheres adultas (5)
- as mulheres devem ser aconselhadas a efetuar um exame se os sintomas persistirem ou reaparecerem
- as mulheres devem ser aconselhadas a efetuar um exame se os sintomas persistirem ou reaparecerem
- no entanto, se a história clínica indicar candidíase ou VB, o risco de IST for baixo e não existirem sintomas indicativos de infeção do trato genital superior, o tratamento para a candidíase ou VB pode ser administrado sem exame (ou seja, gestão sindrómica) Esquemas para o diagnóstico de Candida, VB e TV através de sinais e sintomas em mulheres adultas (5)
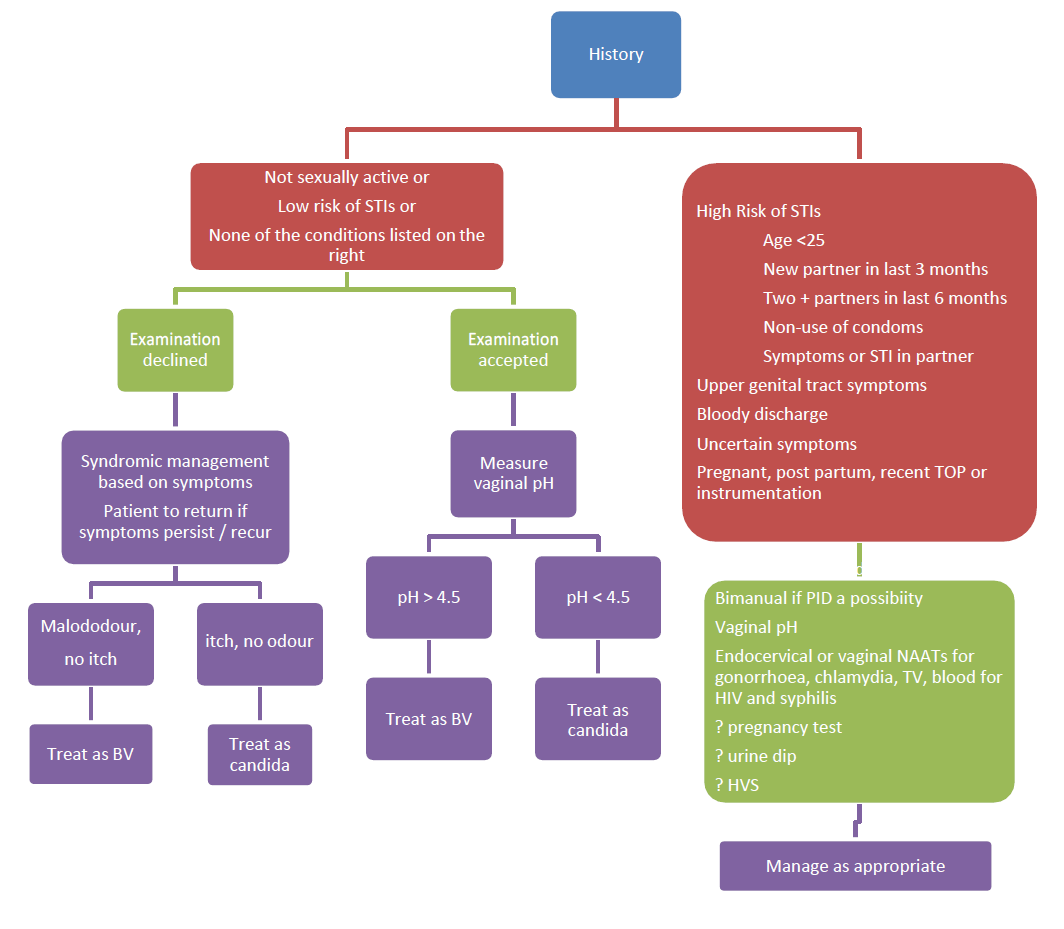
- idealmente, devem ser oferecidos testes de IST a todas as mulheres sexualmente activas
- para as mulheres que recusem uma oferta de exame, uma zaragatoa vulvovaginal (VVS) colhida pelo próprio pode ser uma opção para a despistagem da clamídia +/-gonorreia através do teste de amplificação do ácido nucleico (NAAT)
- as análises de urina são adequadas para os homens, mas nas mulheres a análise NAAT de VVS ou esfregaços endocervicais é preferível à urina
- as mulheres que aceitem o exame devem efetuar uma medição do pH vaginal utilizando papel de pH estreito (pH 4-7)
- as secreções devem ser recolhidas dos lados laterais da parede vaginal utilizando uma ansa ou uma zaragatoa. O teste do pH vaginal pode ser utilizado para avaliar a probabilidade de candida (pH <= 4,5) ou de VB ou TV (pH >4,5), mas não pode distinguir entre VB e TV
- se o teste de IST for indicado e/ou solicitado, devem também ser efectuados esfregaços endocervicais para deteção de clamídia e gonorreia e, em alguns casos, pode ser indicado um esfregaço vaginal alto (HVS)
- o exame físico deve incluir
- inspeção da vulva (para detetar corrimento óbvio, vulvite, úlceras, outras lesões ou alterações)
- exame do espéculo (inspeção de: paredes vaginais, colo do útero, corpos estranhos; quantidade, consistência e cor do corrimento)
- se houver qualquer sugestão de infeção do trato genital superior, o exame físico deve também incluir
- palpação do abdómen (para deteção de sensibilidade/massa)
- exame pélvico bimanual (sensibilidade/massa anexial e/ou uterina, sensibilidade ao movimento cervical)
- existe um consenso no Reino Unido de que os testes mínimos que constituem um rastreio de IST são os testes de clamídia, gonorreia, sífilis e VIH
- não é necessário um debate prolongado antes do teste, exceto se o doente precisar ou o solicitar
- os testes de VIH nos cuidados primários têm sido encorajados pelos Diretores de Medicina e Enfermagem
Referências:
- Centers for Disease Control and Prevention (Centros de Controlo e Prevenção de Doenças). Candidíase vaginal. outubro de 2021 [publicação na Internet].
- Schumann J. Trichomoniasis. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 de janeiro a 2023 de junho de 12.
- Workowski KA, Bachmann LH, Chan PA, et al. Diretrizes de tratamento de infecções sexualmente transmissíveis, 2021. MMWR Recomm Rep. 2021 Jul 23;70(4):1-187.
- FSRH and BASHH Guidance (fevereiro de 2012) Management of Vaginal Discharge in Non-Genitourinary Medicine Settings (Gestão do corrimento vaginal em contextos de medicina não geniturinária).
- Grupo de Comissionamento Clínico de Oxfordshire. Investigação e gestão do corrimento vaginal em mulheres adultas
Páginas relacionadas
Crie uma conta para adicionar anotações à página
Adicione informações a esta página que seriam úteis de ter à mão durante uma consulta, como um endereço web ou número de telefone. Estas informações serão sempre apresentadas quando visitar esta página