Dans les pays occidentaux, jusqu'à 10 % des cancers du sein sont dus à une prédisposition génétique. La susceptibilité au cancer du sein semble être héritée comme un gène dominant autosomique à pénétrance limitée et peut donc être héritée du père ou de la mère. Environ 5 % des cancers du sein sont dus à des gènes dominants à forte pénétration.
On pense que plus de cinq gènes sont impliqués. Le plus important semble être le gène BRCA1 situé sur le chromosome 17q. Il a récemment été cloné et on pense qu'il présente des mutations dans différentes régions. Les autres gènes identifiés sont le BRCA2 sur 13q et le gène p53 sur 17p.
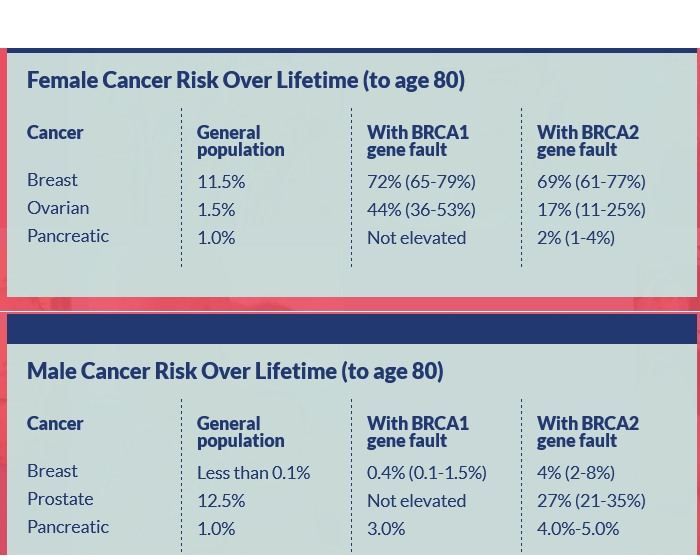
- Les porteuses du gène BRCA1 ont un risque à vie de près de 80 % de développer un cancer du sein et un risque accru de cancer de l'ovaire (40-60 %) (1)
- Le gène BRCA2 confère un risque plus faible de cancer de l'ovaire (20-30 %) mais est associé à un risque accru d'un large éventail d'autres cancers, notamment le cancer de la prostate, le cancer du pancréas et un risque accru de cancer du sein chez l'homme.
- dans la population caucasienne générale du Royaume-Uni, la fréquence des mutations des gènes BRCA1 ou BRCA2 est d'environ 1/400 ; dans la population ashkénaze, la fréquence de ces mutations est d'environ 2 % (1).
- la prise en charge des cancers du sein chez les porteuses de BRCA1 et BRCA2 est actuellement la même que pour les cas sporadiques, sauf qu'une mastectomie bilatérale peut être proposée au moment de la chirurgie primaire en raison du risque accru de développement d'un cancer du sein dans le sein controlatéral (environ 4 % par an) (1).
Les caractéristiques du cancer du sein familial sont les suivantes
- un âge précoce de présentation
- plusieurs membres de la famille sont touchés
- l'atteinte bilatérale est fréquente
- antécédents de cancers apparentés - colorectal, ovaire, endomètre.
Si une parente au premier degré est atteinte d'un carcinome mammaire, le risque relatif de développer un carcinome mammaire est de 1,7 à 2,5. Si une parente du deuxième degré est atteinte, le risque relatif est de 1,5.
Des tests ADN sont possibles pour quelques familles appropriées.
Les mutations du gène CHEK2 peuvent multiplier par deux le risque de cancer du sein (1).
Les mutations du gène TP53 augmentent le risque d'un large éventail de tumeurs, notamment les sarcomes, les carcinomes corticosurrénaliens, les cancers du cerveau et les cancers du sein très précoces.
NICE suggère (4) :
- Probabilité de portage à partir de laquelle un test génétique doit être proposé
- Lorsqu'elle est disponible dans les soins secondaires, utiliser une méthode de calcul de la probabilité de portage dont les performances ont été démontrées comme acceptables (en termes d'étalonnage et de discrimination), ainsi que les antécédents familiaux, afin de déterminer qui doit être orienté vers une clinique génétique spécialisée. Parmi les méthodes acceptables, on peut citer BOADICEA et le système de notation de Manchester.
- proposer des tests génétiques dans des cliniques génétiques spécialisées à un parent ayant des antécédents personnels de cancer du sein et/ou de l'ovaire si ce parent a une probabilité d'être porteur des mutations combinées BRCA1 et BRCA2 de 10 % ou plus
- proposer un test génétique dans des cliniques génétiques spécialisées à une personne sans antécédents personnels de cancer du sein ou de l'ovaire si la probabilité d'être porteur des mutations combinées des gènes BRCA1 et BRCA2 est supérieure ou égale à 10 % et si un parent atteint n'est pas disponible pour le test.
- Catégorie de risque de cancer du sein
Risque proche de la population | Risque modéré | Risque élevé * | |
Risque à vie à partir de l'âge de 20 ans | Moins de 17 % de risque de cancer du sein | Supérieur à 17 % mais inférieur à 30 | 30% ou plus |
Risque entre 40 et 50 ans | Inférieur à 3 | 3-8% | Supérieur à 8 %. |
*Ce groupe comprend les mutations connues des gènes BRCA1, BRCA2 et TP53, ainsi que des maladies rares entraînant un risque accru de cancer du sein, telles que le syndrome de Peutz-Jegher (STK11), le syndrome de Cowden (PTEN) et le cancer gastrique diffus familial (E-Cadhérine).
- Surveillance des femmes sans antécédents personnels de cancer du sein
- Proposer une surveillance mammographique annuelle aux femmes
- âgées de 40 à 49 ans présentant un risque modéré de cancer du sein
- âgées de 40 à 59 ans présentant un risque élevé de cancer du sein mais avec une probabilité de 30 % ou moins d'être porteuse du gène BRCA ou TP53
- âgées de 40 à 59 ans n'ayant pas subi de test génétique mais ayant une probabilité supérieure à 30 % d'être porteuses du gène BRCA
- âgées de 40 à 69 ans présentant une mutation connue du gène BRCA1 ou BRCA2
- Proposer une surveillance annuelle par IRM aux femmes
- âgées de 30 à 49 ans qui n'ont pas subi de test génétique mais qui ont une probabilité supérieure à 30 % d'être porteuses du gène BRCA
- âgées de 30 à 49 ans dont la mutation BRCA1 ou BRCA2 est connue
- âgées de 20 à 49 ans n'ayant pas subi de test génétique mais ayant une probabilité supérieure à 30 % d'être porteuses du gène TP53
- âgés de 20 à 49 ans avec une mutation TP53 connue
- Proposer une surveillance mammographique annuelle aux femmes
- Surveillance des femmes ayant des antécédents personnels et familiaux de cancer du sein
- proposer une surveillance mammographique annuelle à toutes les femmes âgées de 50 à 69 ans ayant des antécédents personnels de cancer du sein et qui :
- restent exposées à un risque élevé de cancer du sein (y compris celles qui présentent une mutation des gènes BRCA1 ou BRCA2), et
- ne présentent pas de mutation du gène TP53
- proposer une surveillance annuelle par IRM à toutes les femmes âgées de 30 à 49 ans ayant des antécédents personnels de cancer du sein et qui présentent toujours un risque élevé de cancer du sein, y compris celles qui sont porteuses d'une mutation BRCA1 ou BRCA2.
- proposer une surveillance mammographique annuelle à toutes les femmes âgées de 50 à 69 ans ayant des antécédents personnels de cancer du sein et qui :
- Chimioprévention pour les femmes sans antécédents personnels de cancer du sein
- proposer le tamoxifène ou le raloxifène pendant 5 ans aux femmes ménopausées ayant un utérus et présentant un risque élevé de cancer du sein, à moins qu'elles n'aient des antécédents de maladie thromboembolique ou de cancer de l'endomètre ou qu'elles puissent être exposées à un risque accru de ces maladies.
- proposer le tamoxifène ou le raloxifène pendant 5 ans aux femmes ménopausées ayant un utérus et présentant un risque élevé de cancer du sein, à moins qu'elles n'aient des antécédents de maladie thromboembolique ou de cancer de l'endomètre ou qu'elles puissent être exposées à un risque accru de ces maladies.
- Mastectomie de réduction du risque pour les femmes n'ayant pas d'antécédents personnels de cancer du sein
- toutes les femmes qui envisagent une mastectomie bilatérale avec réduction du risque doivent pouvoir discuter de leurs options de reconstruction mammaire (immédiate et différée) avec un membre de l'équipe chirurgicale ayant des compétences spécialisées en oncoplastie ou en reconstruction mammaire.
Risque de cancer du sein en cas d'antécédents familiaux de cancer du sein
- Une étude de modélisation britannique a révélé que le risque cumulé de cancer du sein pour les femmes ayant des antécédents familiaux "moyens" et ne prenant pas de THS est de 9,8 %, et passe à 11,0 % avec un THS cyclique combiné de 5 ans. Pour celles qui ont des antécédents familiaux importants, le risque est de 19,6 % (pas de THS) et passe à 22,4 % avec un THS de 5 ans (5).
- par exemple, pour une femme "moyenne" de 51 ans suivant un THS combiné pendant 5 ans, la probabilité de développer un cancer du sein attribuable au THS est de 1 sur 67
- pour celles qui ont des antécédents familiaux importants, la probabilité respective est de 1 sur 30
- les auteurs concluent que, bien que les personnes ayant des antécédents familiaux importants de cancer du sein aient un risque de base considérablement accru de développer un cancer du sein, la majeure partie de l'incidence du cancer du sein et de la mortalité pour ce groupe sera attribuable à leur risque de base plutôt qu'à l'ajout d'un THS pris à l'âge de 50 ans.
- par exemple, pour une femme "moyenne" de 51 ans suivant un THS combiné pendant 5 ans, la probabilité de développer un cancer du sein attribuable au THS est de 1 sur 67
Le programme de test BRCA des juifs du NHS Programme juif de test BRCA du NHS Indiquer les différents cancers associés aux gènes BRCA1 et BRACA2 :
Référence :
- Pulse (2005) ; 65(14):55-60.
- Evans DGR et al. (1994). Familial breast cancer. BMJ ; 308:183-7
- McPherson et al (1994). BMJ;309 : 1004
- NICE (juin 2013). Cancer du sein familial - Classification et soins des personnes à risque de cancer du sein familial et prise en charge du cancer du sein et des risques associés chez les personnes ayant des antécédents familiaux de cancer du sein.
- Huntley C et al. Breast cancer risk assessment for prescription of Menopausal Hormone Therapy in women who have a family history of breast cancer. British Journal of General Practice 9 mai 2024
Pages connexes
- Cancer du sein
- Mastectomie prophylactique chez les patientes présentant des mutations du gène BRCA
- Risque de cancer de l'ovaire en fonction des antécédents familiaux
- Critères d'orientation des soins primaires - en cas d'antécédents familiaux de cancer du sein
- Gène TP53
- Chimioprévention en l'absence d'antécédents personnels de cancer du sein
- Mastectomie en l'absence d'antécédents personnels de cancer du sein
- Ovariectomie en l'absence d'antécédents personnels de cancer du sein
Créer un compte pour ajouter des annotations aux pages
Ajoutez à cette page des informations qu'il serait utile d'avoir à portée de main lors d'une consultation, telles qu'une adresse web ou un numéro de téléphone. Ces informations seront toujours affichées lorsque vous visiterez cette page.