Tratamento da deficiência de vitamina D em adultos
Translated from English. Show original.
Procurar aconselhamento especializado ou consultar as diretrizes locais.
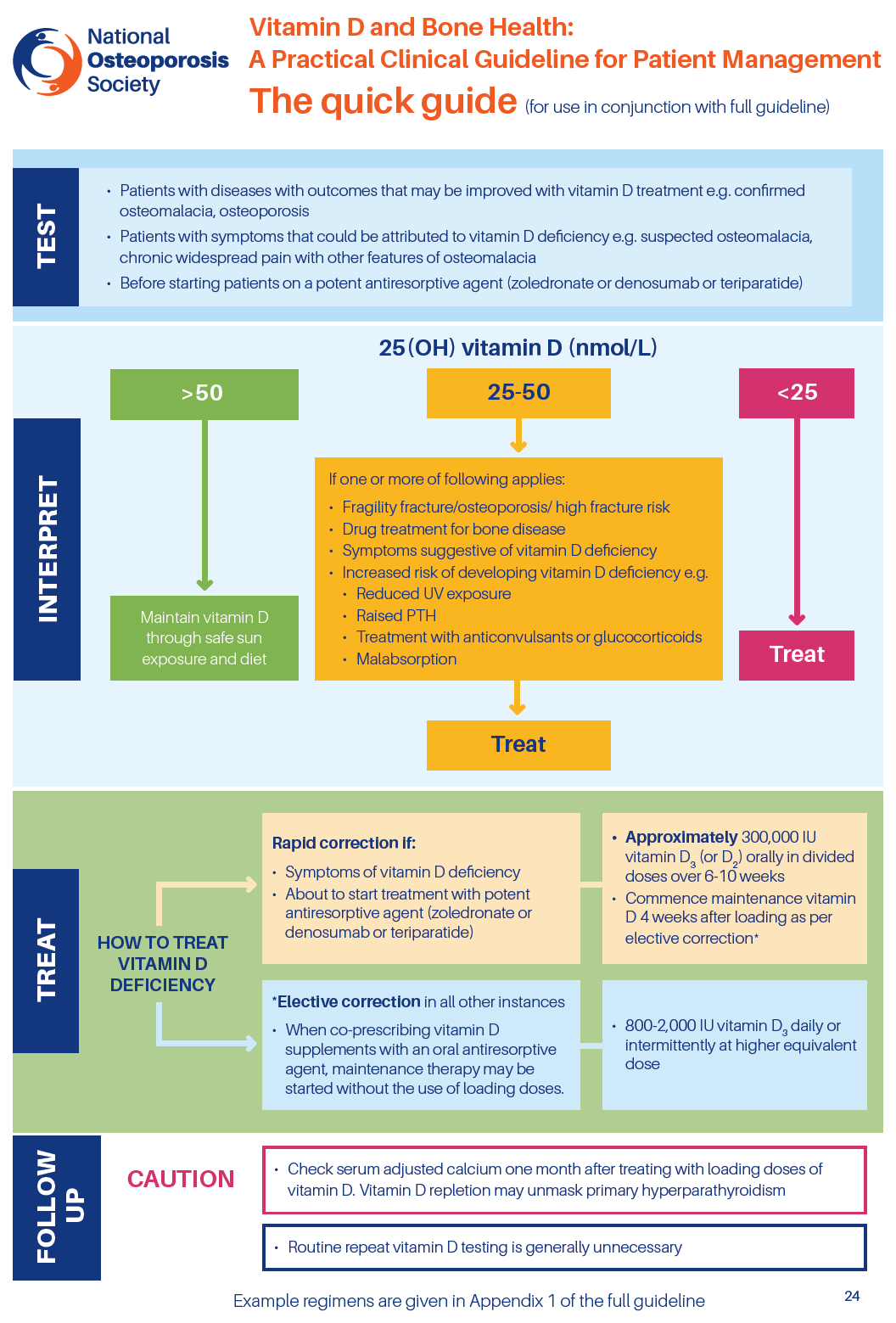
- A medição da vitamina D no soro é recomendada para (1):
- a medição da 25(OH)D no plasma é recomendada para:
- doentes com sintomas músculo-esqueléticos que possam ser atribuídos a deficiência de vitamina D
- doentes com suspeita de doenças ósseas que possam ser melhoradas com o tratamento com vitamina D
- doentes com doenças ósseas, antes de um tratamento específico em que possa ser necessário corrigir a deficiência de vitamina D
- a medição da 25(OH)D no plasma é recomendada para:
- a monitorização de rotina da 25(OH)D plasmática é geralmente desnecessária, mas pode ser apropriada em doentes com deficiência sintomática de vitamina D ou má absorção e quando se suspeita de má adesão à medicação (1)
- na maioria dos casos, os testes de rotina à vitamina D são desnecessários em doentes com osteoporose ou fratura de fragilidade, aos quais pode ser prescrita suplementação de vitamina D em conjunto com um tratamento anti-reabsortivo oral (1)
- quando é necessária uma correção rápida da deficiência de vitamina D, tal como em doentes com doença sintomática ou prestes a iniciar o tratamento com um agente anti-reabsortivo potente (zoledronato ou denosumab ou teriparatida), o regime de tratamento recomendado baseia-se em doses de carga fixas seguidas de uma terapia de manutenção regular (1):
- um regime de carga para fornecer um total de aproximadamente 300 000 UI de vitamina D, administrado em doses separadas semanais ou diárias durante seis a dez semanas
- terapia de manutenção que inclui vitamina D em doses equivalentes a 800-2 000 UI por dia (ocasionalmente até um máximo de 4 000 UI por dia), administrada diariamente ou intermitentemente em doses mais elevadas
- quando a correção da deficiência de vitamina D é menos urgente e quando se co-prescrevem suplementos de vitamina D com um agente anti-reabsortivo oral, a terapêutica de manutenção pode ser iniciada sem a utilização da dose de carga (1)
Tratamento da deficiência de vitamina D em adultos (1):
- os seguintes limiares de vitamina D para adultos são adoptados pelos médicos do Reino Unido no que diz respeito à saúde óssea:
- vitamina D sérica (25OHD sérico) < 30 nmol/L é deficiente soro
- 25OHD de 30-50 nmol/L pode ser inadequado em algumas pessoas soro
- 25OHD > 50 nmol/L é suficiente para quase toda a população
- limiares de tratamento (1):
- 25OHD sérico < 30 nmol/L: tratamento recomendado
- 25OHD sérico 30-50 nmol/L: o tratamento é aconselhado em doentes com as seguintes caraterísticas
- fratura de fragilidade, osteoporose documentada ou risco elevado de fratura
- tratamento com medicamentos anti-reabsortivos para doenças ósseas
- sintomas sugestivos de deficiência de vitamina D
- risco aumentado de desenvolver deficiência de vitamina D no futuro devido a exposição reduzida à luz solar, código de vestuário religioso/cultural, pele escura, etc.
- PTH elevado
- medicação com fármacos antiepilépticos ou glucocorticóides orais
- condições associadas à má absorção
- 25OHD sérico > 50 nmol/L: tranquilizar e aconselhar sobre a manutenção de níveis adequados de vitamina D através de uma exposição segura à luz solar e de uma dieta
- 25OHD sérico < 30 nmol/L: tratamento recomendado
- a vitamina D3 oral (colecalciferol) é o tratamento de eleição para a deficiência de vitamina D (1)
- quando é necessária uma correção rápida da deficiência de vitamina D, como em doentes com doença sintomática ou prestes a iniciar o tratamento com um agente anti-reabsortivo potente (zoledronato ou denosumab), o regime de tratamento recomendado baseia-se em doses de carga fixas seguidas de uma terapêutica de manutenção regular:
- um regime de carga para fornecer um total de aproximadamente 300.000 UI de vitamina D, administrado em doses semanais ou diárias separadas durante 6 a 10 semanas
- terapia de manutenção que inclui vitamina D em doses equivalentes a 800-2000 UI por dia (ocasionalmente até 4000 UI por dia), administradas diariamente ou intermitentemente em doses mais elevadas
- 1) Regimes de carga para o tratamento da deficiência até um total de aproximadamente 300 000 UI administradas em doses fraccionadas semanais ou diárias. O regime exato dependerá da disponibilidade local de preparações de vitamina D, mas incluirá:
- Cápsulas de 50 000 UI, administradas uma vez por semana durante 6 semanas (300 000 UI)
- 20.000 cápsulas de UI, duas por semana durante 7 semanas (280.000 UI)
- 800 cápsulas de UI, cinco por dia, administradas durante 10 semanas (280 000 UI)
- é necessário ter em conta o seguinte:
- os suplementos devem ser tomados com alimentos para facilitar a absorção
- as combinações de cálcio/vitamina D não devem ser utilizadas como fontes de vitamina D para os regimes acima referidos, dada a elevada dose de cálcio daí resultante
- 2) Os regimes de manutenção podem ser considerados 1 mês após a carga com doses equivalentes a 800 a 2000 UI por dia (ocasionalmente até 4000 UI por dia), administradas diariamente ou intermitentemente numa dose equivalente mais elevada.
Monitorização:
Todos os doentes que recebem doses farmacológicas de vitamina D devem ter a sua concentração plasmática de cálcio verificada a intervalos adequados relativamente à indicação e à dosagem, ou sempre que os sintomas clínicos o indiquem (3).
- A NOS recomenda a verificação do cálcio sérico ajustado 1 mês após a conclusão do regime de carga ou após o início da suplementação com vitamina D, caso o hiperparatiroidismo primário tenha sido desmascarado (1)
- Recomenda-se que o cálcio plasmático ajustado seja verificado um mês depois de completar o regime de carga ou depois de iniciar a suplementação de vitamina D em dose mais baixa, caso o hiperparatiroidismo primário tenha sido desmascarado... a presença de hipercalcémia deve levar à interrupção da suplementação adicional de vitamina D antes da investigação da hipercalcémia
- Recomenda-se que o cálcio plasmático ajustado seja verificado um mês depois de completar o regime de carga ou depois de iniciar a suplementação de vitamina D em dose mais baixa, caso o hiperparatiroidismo primário tenha sido desmascarado... a presença de hipercalcémia deve levar à interrupção da suplementação adicional de vitamina D antes da investigação da hipercalcémia
- Os níveis de vitamina D não precisam de ser verificados por rotina e podem demorar 3-6 meses a atingir um estado estável após o início do tratamento (2)
- voltar a verificar os níveis de vitamina D 6 meses após a administração de um regime de carga de vitamina D. Se os níveis ainda estiverem abaixo do ótimo, deve ser discutido o cumprimento da medicação. Em alternativa, considerar o encaminhamento para um especialista adequado
Notas:
- conversão de dose (2):
- a dose de vitamina D em microgramas pode ser calculada dividindo o número de unidades internacionais por 40. A vitamina D2 (ergocalciferol) e a vitamina D3 (colecalciferol) são consideradas iguais em potência
- embora haja sugestões de que o início da ação da vitamina D3 seja mais rápido
- para os veganos, os produtos de vitamina D2 (ergocalciferol) que são derivados de plantas serão os mais adequados (2)
- no entanto, os prescritores terão também de verificar a formulação do produto (por exemplo, alguns produtos de ergocalciferol serão formulados numa cápsula de gelatina, o que será inaceitável para os veganos).
- no entanto, os prescritores terão também de verificar a formulação do produto (por exemplo, alguns produtos de ergocalciferol serão formulados numa cápsula de gelatina, o que será inaceitável para os veganos).
- cOs suplementos combinados de cálcio e vitamina D não são indicados por rotina em doentes com níveis baixos de vitamina D3 a menos que o doente tenha também hipocalcémia. O componente de cálcio pode ser desnecessário e pode reduzir a adesão devido ao facto de não ser palatável. Os níveis séricos de cálcio devem, no entanto, ser monitorizados (2)
- os análogos potentes de ação curta da vitamina D, como o alfacalcidol ou o calcitriol, NÃO devem ser utilizados nesta situação, uma vez que não existem provas da sua eficácia e podem conduzir a hipercalcemia
- AVISO: ALERGIAS A FRUTOS SECOS/SOJA
- preparações de vitamina D, tais como dekristol e Fultium D3 contêm óleo de amendoim; Drisdol, Calceos e Adcal D3 contêm óleo de soja. Para mais pormenores sobre os excipientes, consultar os RCM individuais
- Todos os doentes que recebem doses farmacológicas de vitamina D devem ter a sua concentração plasmática de cálcio verificada a intervalos adequados relativamente à indicação e à dosagem, ou sempre que os sintomas clínicos o indiquem (3).
- A NOS recomenda a verificação do cálcio sérico ajustado 1 mês após a conclusão do regime de carga ou após o início da suplementação com vitamina D, caso o hiperparatiroidismo primário tenha sido desmascarado (1)
- Recomenda-se que o cálcio plasmático ajustado seja verificado um mês depois de completar o regime de carga ou depois de iniciar a suplementação de vitamina D em dose mais baixa, caso o hiperparatiroidismo primário tenha sido desmascarado... a presença de hipercalcémia deve levar à interrupção da suplementação adicional de vitamina D antes da investigação da hipercalcémia
- Recomenda-se que o cálcio plasmático ajustado seja verificado um mês depois de completar o regime de carga ou depois de iniciar a suplementação de vitamina D em dose mais baixa, caso o hiperparatiroidismo primário tenha sido desmascarado... a presença de hipercalcémia deve levar à interrupção da suplementação adicional de vitamina D antes da investigação da hipercalcémia
- Os níveis de vitamina D não precisam de ser verificados por rotina e podem demorar 3-6 meses a atingir um estado estável após o início do tratamento (2)
- voltar a verificar os níveis de vitamina D 6 meses após a administração de um regime de carga de vitamina D. Se os níveis ainda estiverem abaixo do ótimo, deve ser discutido o cumprimento da medicação. Em alternativa, considerar o encaminhamento para um especialista adequado
- voltar a verificar os níveis de vitamina D 6 meses após a administração de um regime de carga de vitamina D. Se os níveis ainda estiverem abaixo do ótimo, deve ser discutido o cumprimento da medicação. Em alternativa, considerar o encaminhamento para um especialista adequado
- A NOS recomenda a verificação do cálcio sérico ajustado 1 mês após a conclusão do regime de carga ou após o início da suplementação com vitamina D, caso o hiperparatiroidismo primário tenha sido desmascarado (1)
- o leite materno de mulheres que tomam doses farmacológicas de vitamina D pode causar hipercalcémia se for dado a um bebé (4)
- a suplementação com vitamina D está contra-indicada em doentes com hipercalcémia ou calcificação metastática
- as contra-indicações relativas incluem hiperparatiroidismo primário, cálculos renais e hipercalciúria grave
- os doentes com insuficiência renal ligeira a moderada ou que se sabe terem hipercalciúria ligeira devem ser supervisionados cuidadosamente quando tomam vitamina D Nos doentes com antecedentes de cálculos renais, a excreção urinária de cálcio deve ser medida para excluir a hipercalciúria, um problema que requer a consulta de um especialista
- avaliação da melhoria do estado da vitamina D (25OHD) com a terapêutica de substituição (1)
- a monitorização de rotina da 25OHD sérica é geralmente desnecessária, mas pode ser adequada em doentes com deficiência sintomática de vitamina D ou má absorção e em caso de suspeita de má adesão à medicação.
- existe uma variabilidade considerável entre os resultados dos estudos que examinam a dose-resposta à suplementação com vitamina D, mas parece que grande parte desta inconsistência resulta dos efeitos de confusão da exposição aos raios UV nos meses de verão. Quando se limitam os resultados dos estudos que examinaram o efeito da suplementação nos níveis de 25OHD no inverno, os resultados são mais consistentes:
- um suplemento diário de 20 a 25 µg (800 a 1000 UI) de calciferol provoca um aumento da 25OHD de 24 a 29 nmol/L. A maioria destes estudos sugere que um novo nível de 25OHD em estado estacionário é atingido em cerca de 3 meses e, possivelmente, não antes de 6 meses.
- "Por conseguinte, é um desperdício de recursos medir os níveis de vitamina D demasiado cedo após o início da terapêutica. Deve ser administrado um mínimo de 3 meses de tratamento e pode ser mais prudente esperar até que tenham passado 6 meses..."(1)
- supervisão especializada na toma de suplementos de vitamina D (1)
- se o doente tiver tuberculose ou sarcoidose
- os doentes com doença granulomatosa estão em risco de hipercalcemia devido ao aumento da atividade da 1alfa-hidroxilase (que converte a 25OHD em 1,25(OH)2D ativa). Foi notificada toxicidade durante o tratamento com vitamina D da tuberculose e em doentes com sarcoidose ativa. Deve procurar-se aconselhamento especializado antes de iniciar a terapêutica com vitamina D nestes doentes
- podem ser identificados subgrupos de doentes que não conseguem manter um nível adequado de vitamina D. Estes podem necessitar de uma reposição mais agressiva ou de um tratamento com vitamina D. Estes podem necessitar de uma substituição mais agressiva ou de um plano de manutenção sob supervisão especializada num contexto de cuidados secundários
- as orientações locais sugerem que se procure aconselhamento especializado eGFR<30ml/min, gravidez, hiperparatiroidismo (2)
- se o doente tiver tuberculose ou sarcoidose
- a ingestão diária recomendada de vitamina D no Reino Unido é de cerca de 400 UI (10 mcg) para um adulto, 280 UI (7 mcg) para crianças dos 6 meses aos 3 anos e 340 UI (8,5 mcg) por dia para bebés com menos de 6 meses (5)
Referência
- Sociedade Nacional de Osteoporose (2018). Vitamina D e saúde óssea: A Practical Clinical Guideline for Patient Management (Uma diretriz clínica prática para a gestão de doentes)
- NHS Coventry and Warwickshire. Brief Prescribing guide - Treatment of Vitamin D Deficiency in Adults (Guia breve de prescrição - Tratamento da deficiência de vitamina D em adultos) (junho de 2017)
- Serviço de Farmácia Especializada. Safety considerations when using Vitamin D. Disponível em: https://www.sps.nhs.uk/articles/safety-considerations-when-using-vitamin-d/#id-monitoring (acedido em 24 de junho de 2024)
- Drug and Therapeutics Bulletin 2006; 44(4):26-9.
- http://www.nelm.nhs.uk/en/NeLM-Area/Evidence/Medicines-Q--A/What-dose-of-vitamin-D-should-be-prescribed-for-the-treatment-of-vitamin-D-deficiency/?query=vitamin+D&rank=1
Páginas relacionadas
Crie uma conta para adicionar anotações à página
Adicione informações a esta página que seriam úteis de ter à mão durante uma consulta, como um endereço web ou número de telefone. Estas informações serão sempre apresentadas quando visitar esta página