- Windpocken treten in der Schwangerschaft bei etwa 3 von 1000 Frauen im Vereinigten Königreich auf.
- Etwa 90 % der Frauen haben Antikörper gegen das Varizella-Zoster-Virus (VZV), so dass für den Fötus kein Windpockenrisiko besteht, selbst wenn die Mutter während der Schwangerschaft eine Gürtelrose entwickelt (1).
- bei nicht immunen Schwangeren sind Windpocken eine potenziell gefährliche Krankheit, die mit fetaler und mütterlicher Morbidität und Mortalität einhergeht (1)
- Eine Windpockeninfektion bei Schwangeren kann zu einer Varizellenpneumonitis und einer schweren mütterlichen Erkrankung führen, und die Wahrscheinlichkeit, dass sie tödlich verläuft, ist fünfmal höher als bei nicht schwangeren Frauen (2,3)
- Das Risiko ist nach der 20. Schwangerschaftswoche höher bei Frauen, die rauchen, eine chronische Lungenerkrankung haben, immunosuprimiert sind oder mehr als 100 Hautläsionen haben (3).
- Eine Lungenentzündung tritt bei bis zu 10 % der schwangeren Frauen mit Windpocken auf und scheint mit zunehmender Schwangerschaftsdauer an Schwere zuzunehmen (4)
- Obwohl die meisten Frauen, die in der Schwangerschaft Windpocken haben, gesunde Kinder zur Welt bringen, wird das Kind in anderen Fällen durch eine Infektion im Mutterleib oder schwere Varizellen beim Neugeborenen geschädigt (2)
- das fetale Varizellensyndrom ist eine bekannte Komplikation in der ersten Hälfte der Schwangerschaft (4)
- das Risiko des Syndroms bei Kindern, die in utero Windpocken ausgesetzt waren, beträgt etwa 0,5 %, wenn sich die Windpocken der Mutter in der 2. bis 12.
- 1,4 %, wenn sie sich zwischen 12 und 28 Wochen entwickeln
- 0 %, wenn sie sich ab der 28. Woche entwickeln
- das Gesamtrisiko in den ersten 20 Schwangerschaftswochen beträgt 0,91 %.
- das fetale Varizellensyndrom ist eine bekannte Komplikation in der ersten Hälfte der Schwangerschaft (4)
- eine Gürtelrose bei einer Schwangeren stellt kein Risiko für das Kind dar (3)
- Eine Windpockeninfektion bei Schwangeren kann zu einer Varizellenpneumonitis und einer schweren mütterlichen Erkrankung führen, und die Wahrscheinlichkeit, dass sie tödlich verläuft, ist fünfmal höher als bei nicht schwangeren Frauen (2,3)
Begründung für den Einsatz der PEP (Postexpositionsprophylaxe) bei Schwangeren mit Windpockenrisiko in der Schwangerschaft (7)
- Eine Windpockeninfektion in den ersten 20 Schwangerschaftswochen kann zu einem fetalen Varizellensyndrom führen, das Mikrozephalie, Katarakte, Wachstumsverzögerung, Hypoplasie der Gliedmaßen und Hautvernarbungen umfasst.
- Windpocken können zu schweren Erkrankungen der Mutter führen, und dieses Risiko ist im zweiten oder zu Beginn des dritten Trimesters am größten
- Die Gründe für eine PEP bei schwangeren Frauen sind zweifach:
- Verringerung des Schweregrads der mütterlichen Erkrankung und
- theoretische Verringerung des Risikos einer fötalen Infektion bei Frauen, die sich in den ersten 20 Wochen der Schwangerschaft mit Varizellen infizieren
- In der Spätschwangerschaft kann die PEP auch das Risiko einer neonatalen Infektion verringern.
- Angesichts des Risikos schwerer neonataler Varizellen in der ersten Lebenswoche wird VZIG auch Säuglingen verabreicht, die innerhalb von 7 Tagen nach Ausbruch der mütterlichen Varizellen geboren werden.
- Ohne PEP ist das Risiko, bei empfänglichen Kontaktpersonen an Varizellen zu erkranken, hoch: 13 von 18 (72 %) seronegativen schwangeren Frauen entwickelten nach einer signifikanten Exposition Varizellen (7).
- Weitere Informationen über Windpocken in der Schwangerschaft bietet das Royal College of Obstetrics and Gynaecology unter Royal College of Obstetrics and Gynaecology Chickenpox in Pregnancy (Green-top Guideline No.13)
- Virostatika werden jetzt zur Postexpositionsprophylaxe für alle Risikogruppen empfohlen, außer für empfängliche Neugeborene, die innerhalb einer Woche nach der Entbindung exponiert wurden (entweder in utero oder nach der Entbindung). Varizella-Zoster-Immunglobulin (VZIG) wird für diejenigen empfohlen, bei denen orale Virostatika kontraindiziert sind.
Bewertung der Empfänglichkeit (7)
- Es ist unwahrscheinlich, dass die Verabreichung von Varizella-Zoster-Immunglobulin (VZIG) für Patienten, die bereits Varizellen-Antikörper (VZV-IgG) haben, einen zusätzlichen Nutzen bringt; daher wird VZIG für Personen mit ausreichenden VZV-IgG-Werten nicht empfohlen. Die Beurteilung der Empfänglichkeit hängt von der Vorgeschichte der Infektion oder Impfung und dem zugrunde liegenden klinischen Zustand ab
- Bei immunkompetenten Personen, einschließlich schwangeren Frauen, ist eine Vorgeschichte mit Windpocken, Gürtelrose oder 2 Dosen Varizellen-Impfstoff ein ausreichender Nachweis der Immunität. Bei Personen, die keine solche Vorgeschichte haben, sollte ein dringender Antikörpertest anhand einer kürzlich entnommenen Blutprobe durchgeführt werden (bei Schwangeren können Blutproben bei der Anmeldung entnommen werden, sofern verfügbar). Eine PEP (Postexpositionsprophylaxe) (Virostatika oder VZIG, wenn Virostatika kontraindiziert sind) sollte angeboten werden, wenn der VZV-IgG-Wert <100 mIU/ml ist
- Bei immunsupprimierten Patienten ist eine frühere Infektion oder Impfung kein verlässlicher Hinweis auf Immunität, und die VZV-Antikörperwerte sollten dringend überprüft werden. Bei Personen mit VZV-Antikörperspiegeln von 150 mIU/ml oder mehr ist es unwahrscheinlich, dass sie von VZIG profitieren; daher sollte Personen mit VZV-IgG <150 mIU/ml in einem quantitativen Test oder negativ oder mehrdeutig in einem qualitativen Test eine PEP angeboten werden.
- Ein qualitativer oder quantitativer Antikörpertest ist bei allen immunsupprimierten Patienten erforderlich, bei denen VZIG in Betracht gezogen wird (z. B. bei Personen, bei denen Virostatika kontraindiziert sind).
Wenn eine infektiöse Ursache für die Entwicklung des Ausschlags in der Schwangerschaft in Betracht gezogen wird. Ein Flussdiagramm zur Zusammenfassung des Kontakts mit vesikulärem oder nicht vesikulärem Hautausschlag (8):
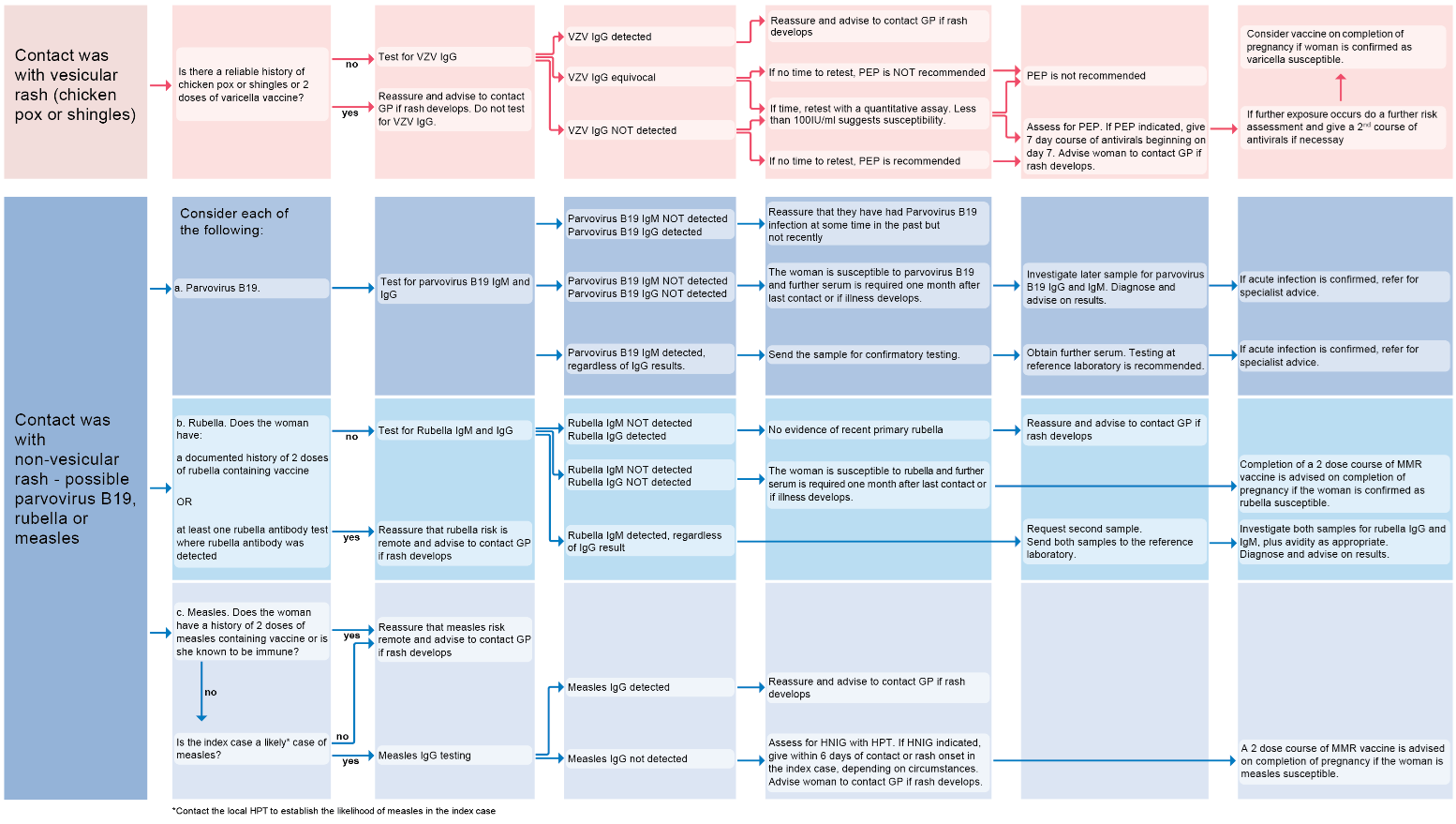
Referenz:
- (1) Das Grüne Buch. Immunisierung gegen Infektionskrankheiten. HMSO. London 1996.
- (2) Drug and Therapeutics Bulletin 2005;43(9):69-72.
- (3) Tunbridge AJ et al. Windpocken bei Erwachsenen - Klinisches Management. Journal of Infection 2008;57:95e102
- (4) The Royal College of Obstetricians and Gynaecologists 2007. Green-Top-Leitlinie Nr. 13 - Windpocken in der Schwangerschaft
- (5) Drug and Therapeutics Bulletin 2005; 43(12):94-95.
- (6) BMJ 1993; 306: 1079
- (7) Britische Gesundheitsbehörde. Leitlinien zur Postexpositionsprophylaxe (PEP) bei Varizellen und Gürtelrose (Januar 2023)
- (8) Britische Agentur für Gesundheitssicherheit (Juli 2024). Leitlinien zur Untersuchung, Diagnose und Behandlung von Viruserkrankungen (plus Syphilis) oder Exposition gegenüber einer Viruserkrankung mit Hautausschlag in der Schwangerschaft
Verwandte Seiten
- Komplikationen bei Windpocken in der Schwangerschaft
- Behandlung von Windpocken in der Schwangerschaft
- Stillen und Isolierung bei mütterlichen Windpocken
- Beratung von Müttern, die in der Schwangerschaft an Windpocken erkrankt sind
- Kriterien für die Einweisung einer schwangeren Frau mit Windpocken in ein Krankenhaus
- Varizellen-Impfung bei nicht immunen Frauen vor der Empfängnis
- Windpocken
- Bewertung des Risikos nach einer Windpocken- (Varizellen) oder Gürtelrose-Infektion (Zoster): Braucht die Person eine PEP (Postexpositionsprophylaxe)?
Erstellen Sie ein Konto, um Seitenanmerkungen hinzuzufügen
Fügen Sie dieser Seite Informationen hinzu, die Sie während eines Beratungsgesprächs benötigen, z. B. eine Internetadresse oder eine Telefonnummer. Diese Informationen werden immer angezeigt, wenn Sie diese Seite besuchen