Test de la fonction hépatique (LFT) anormal et diabète
Traduit de l'anglais. Afficher l'original.
- les tests de la fonction hépatique (LFT) comprennent généralement :
- les aminotransférases sériques, la phosphatase alcaline, la bilirubine, l'albumine (les mesures de la fonction de coagulation, telles que le temps de prothrombine, peuvent également être incluses dans un profil de test de la fonction hépatique)
- les aminotransférases (alanine aminotransférase (ALT) et aspartate aminotransférase (AST)) mesurent la concentration des enzymes hépatiques intracellulaires qui ont fui dans la circulation - elles servent de marqueur des lésions hépatocytaires
- la phosphatase alcaline (PA), la gamma-glutamyl transpeptidase (GGT) et la bilirubine sont des marqueurs de la fonction biliaire et de la cholestase
- l'albumine et la prothrombine reflètent la fonction de synthèse du foie
- la stéatose hépatique non alcoolique (NAFLD)) englobe un large éventail de pathologies hépatiques, allant de la simple stéatose hépatique à la stéatohépatite non alcoolique la plus grave (1)
- La NAFLD est la cause la plus fréquente d'élévation chronique des taux de LFT aux États-Unis, tant chez les diabétiques que chez les non-diabétiques.
- chez les patients atteints de NAFLD, 60 à 95 % sont obèses, 28 à 55 % souffrent de diabète de type 2 et 20 à 92 % d'hyperlipidémie (2)
- si la NAFLD se développe chez des personnes qui ne sont pas de grands buveurs, l'évolution clinique est généralement bénigne (3,4)
- La NAFLD est une cause d'inflammation hépatique ressemblant histologiquement à la maladie hépatique induite par l'alcool, mais généralement lentement progressive et de faible gravité. Toutefois, cette maladie peut aboutir à une cirrhose (4).
- il existe des preuves d'associations entre la NAFLD et l'obésité, la dyslipidémie et la résistance à l'insuline (4,5)
- la NAFLD entraîne généralement une élévation asymptomatique des taux d'enzymes hépatiques (6), notamment de l'ALT et de l'AST - l'ALT se trouve principalement dans le foie tandis que l'AST se trouve également dans d'autres tissus et constitue un marqueur moins spécifique de l'intégrité du foie
- en cas d'élévation négative des taux d'enzymes hépatiques, le diagnostic histologique le plus probable est une métamorphose graisseuse du foie avec parfois une fibrose associée (6)
- une accumulation significative de fer n'est pas observée dans la NAFLD (7)
- La NAFLD est la cause la plus fréquente d'élévation chronique des taux de LFT aux États-Unis, tant chez les diabétiques que chez les non-diabétiques.
- un taux élevé d'ALT est également un facteur de risque pour le développement du diabète de type 2 et indique un rôle potentiel de l'augmentation de la gluconéogenèse hépatique et/ou de l'inflammation dans la pathogenèse du diabète de type 2 (2)
- des études prospectives ont montré que les taux d'ALT permettaient de prédire l'apparition d'un diabète de type 2, indépendamment des facteurs de risque classiques ou de l'évolution de l'obésité.
- des études prospectives ont montré que les taux d'ALT permettaient de prédire l'apparition d'un diabète de type 2, indépendamment des facteurs de risque classiques ou de l'évolution de l'obésité.
- le virus de l'hépatite C (VHC) est un facteur prédictif indépendant connu du diabète de type 2 (2)
- la prévalence du VHC est connue pour être plus élevée chez les patients diabétiques (2)
- en ce qui concerne les tests anormaux de la fonction hépatique dans le diabète de type 2 (2)
- un IMC > 25 kg/m2 et un mauvais contrôle du diabète la glycémie à jeun étaient les variables cliniques les plus significatives associées à des taux élevés d'ALT et de GGT
- des taux élevés d'ALT étaient également associés à l'apparition du diabète au cours des quatre dernières années, à l'âge mûr du diabète (35-51 ans) et à l'utilisation d'un régime ou de médicaments à base de sulfonylurée.
- en ce qui concerne les tests anormaux de la fonction hépatique dans le diabète de type 1 (8)
- ceux-ci ont été associés à des complications diabétiques telles que la rétinopathie et la neuropathie, indépendamment de la consommation d'alcool, de l'IMC et de l'équilibre glycémique. Il existe également un lien entre une élévation de la GGT et une mobilité articulaire limitée.
- ceux-ci ont été associés à des complications diabétiques telles que la rétinopathie et la neuropathie, indépendamment de la consommation d'alcool, de l'IMC et de l'équilibre glycémique. Il existe également un lien entre une élévation de la GGT et une mobilité articulaire limitée.
- en conclusion (2) :
- les personnes atteintes de diabète de type 2 présentent une incidence plus élevée d'anomalies des LFT que les personnes non diabétiques
- l'anomalie la plus fréquente des LFT est une élévation de l'ALT
- tout patient diabétique présentant une légère élévation chronique de l'ALT doit faire l'objet d'un dépistage des causes traitables de maladie hépatique chronique - ce dépistage doit inclure l'hépatite B, l'hépatite C et l'hémochromatose, dont l'incidence est plus élevée chez les personnes atteintes de diabète de type 2
- s'il n'y a pas d'autres causes d'élévation de la TSLF, telles que les médicaments, l'alcool, l'auto-immunité, l'étiologie métabolique ou les causes héréditaires, et pour ceux qui n'ont aucun signe de maladie hépatique plus grave (par exemple phosphatase alcaline élevée, bilirubine élevée, augmentation du temps de prothrombine ou diminution de l'albumine), il a été suggéré qu'il n'est probablement pas nécessaire de procéder à un diagnostic plus approfondi (2). D'autres sources envisagent des examens complémentaires tels qu'une échographie si l'ALT persiste > 80 UI/L et une orientation vers un spécialiste si l'ALT > 120 UI/L ou si l'ALT persiste > 80 UI/L après trois mois (10,11).
- des taux élevés d'ALT inférieurs à trois fois la limite supérieure de la normale ne constituent pas une contre-indication à l'instauration d'un traitement antidiabétique oral ou d'un traitement modificateur des lipides (2). Si un meilleur contrôle de la glycémie est obtenu, les agents antidiabétiques se sont généralement révélés capables de réduire les taux d'ALT.
- les personnes atteintes de diabète de type 2 présentent une incidence plus élevée d'anomalies des LFT que les personnes non diabétiques
Un schéma suggéré pour l'investigation des anomalies des LFT dans le diabète de type 2 est présenté ci-dessous (12) - noter que si l'on suspecte une tumeur maligne hépatique ou biliaire, il convient d'adresser le patient en urgence à un centre de soins secondaires plutôt que de procéder à un examen approfondi dans le cadre des soins primaires.
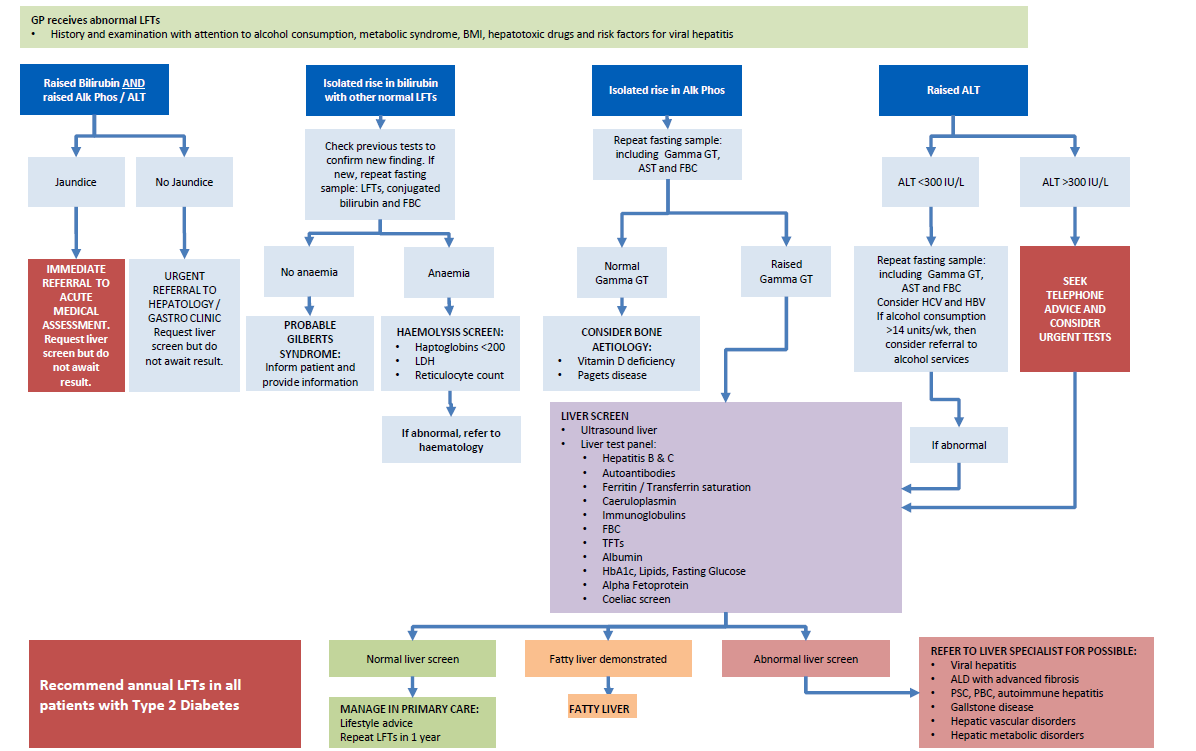
Référence :
- Angulo P. La stéatose hépatique non alcoolique. N Engl J Med 2002;346 : 1221-31.
- Harris EH.Elevated Liver Function Tests in Type 2 Diabetes.Clinical Diabetes 2005 ; 23:115-119.
- Matteoni CA, Younossi ZM, Gramlich T, Boparai N, Liu YC, McCullough AJ. La stéatose hépatique non alcoolique : un spectre de gravité clinique et pathologique. Gastroenterology 1999;116 : 1413-9.
- Powell EE, Cooksley WG, Hanson R, Searle J, Halliday JW, Powell LW. The natural history of nonalcoholic steatohepatitis. a follow-up study of forty-two patients for up to 21 years. Hepatology 1990;11 : 74-80.
- Marchesini G, Bugianesi E, Forlani G, Cerrelli F, Lenzi M, Manini R et al. Nonalcoholic fatty liver, steatohepatitis, and the metabolic syndrome. Hepatology 2003;37 : 917-23.
- Daniel S, Ben Menachem T, Vasudevan G, Ma CK, Blumenkehl M. Prospective evaluation of unexplained chronic liver transaminase abnormalities in asymptomatic and symptomatic patients. Am J Gastroenterol 1999;94 : 3010-4.
- Hepatology. 1999 Oct;30(4):847-50.
- Arkkila PE, Koskinen PJ, Kantola IM, Ronnemaa T, Seppanen E, Viikari JS. Diabetic complications are associated with liver enzyme activities in people with type 1 diabetes. Diabetes Res Clin Pract 2001;52 : 113-8
- Schindhelm RK et al. Liver alanine aminotransferase, insulin resistance and endothelial dysfunction in normotriglyceridaemic subjects with type 2 diabetes mellitus. European Journal of Clinical Investigation 2005 ; 35(6) : 369.
- Pulse (2004) ; 64 (3) : 34-6.
- Pratt DS, Kaplan MM. Evaluation des résultats anormaux des enzymes hépatiques chez les patients asymptomatiques. NEJM 2000;342:1266-71.
- The North West London Health and Care Partnership (Partenariat pour la santé et les soins du nord-ouest de Londres). North West London Diabetes Guidelines (Accédé le 23/9/2020).
Pages connexes
Créer un compte pour ajouter des annotations aux pages
Ajoutez à cette page des informations qu'il serait utile d'avoir à portée de main lors d'une consultation, telles qu'une adresse web ou un numéro de téléphone. Ces informations seront toujours affichées lorsque vous visiterez cette page.