NICE schlägt vor (1):
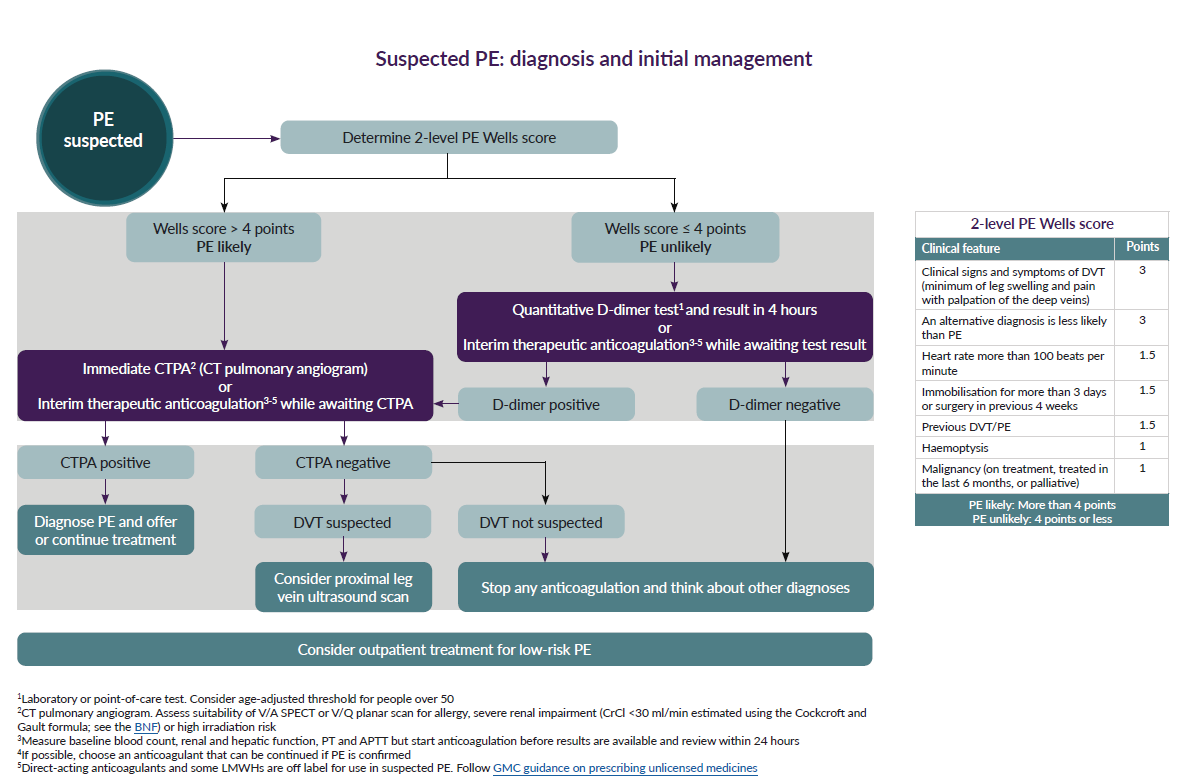
Die Task Force für die Diagnose und Behandlung der akuten Lungenembolie der Europäischen Gesellschaft für Kardiologie schlägt vor, den Schweregrad der Lungenembolie anhand des Risikos für eine frühe Lungenembolie und nicht anhand der anatomischen Belastung sowie der Form und Verteilung der intrapulmonalen Embolie zu bestimmen (2).
Daher schlägt die Arbeitsgruppe vor, die derzeit verwendeten Begriffe wie "massiv", "submassiv" und "nicht massiv" durch die geschätzte Höhe des Risikos eines PE-bedingten frühen Todes (während der akuten Phase im Krankenhaus oder innerhalb von 30 Tagen) zu ersetzen (2).
- Eine erste Risikostratifizierung bei Verdacht auf oder Bestätigung einer PE auf der Grundlage des Vorliegens einer hämodynamischen Instabilität wird empfohlen, um Patienten mit einem hohen Risiko für einen frühen Tod zu identifizieren.
- bei Patienten ohne hämodynamische Instabilität wird eine weitere Stratifizierung von Patienten mit akuter PE in Kategorien mit mittlerem und niedrigem Risiko empfohlen
- Bei Patienten ohne hämodynamische Instabilität sollte für die Risikobewertung in der akuten Phase der Lungenembolie die Verwendung klinischer Vorhersageregeln in Betracht gezogen werden, die den Schweregrad der Lungenembolie und die Komorbidität berücksichtigen, vorzugsweise der PESI oder sPESI (simplified Pulmonary Embolism Severity Index).
- eine Bewertung des RV durch bildgebende Verfahren oder Labor-Biomarker sollte in Betracht gezogen werden, selbst wenn ein niedriger PESI oder ein negativer sPESI vorliegt
- bei Patienten ohne hämodynamische Instabilität kann die Verwendung validierter Scores, die klinische, bildgebende und labortechnische PE-bezogene prognostische Faktoren kombinieren, in Betracht gezogen werden, um den Schweregrad der akuten PE-Episode weiter zu stratifizieren
Definition der hämodynamischen Instabilität, die eine akute Lungenembolie mit hohem Risiko abgrenzt (eine der folgenden klinischen Manifestationen bei der Vorstellung)
Herzstillstand | Obstruktiver Schock | Anhaltende Hypotension |
Notwendigkeit einer kardiopulmonalen Wiederbelebung | Systolischer Blutdruck <90 mmHg oder Vasopressoren erforderlich Und | Systolischer Blutdruck <90 mmHg oder systolischer Blutdruckabfall >=40 mmHg, der länger als 15 Minuten anhält und nicht durch neu auftretende Arrhythmie, Hypovolämie oder Sepsis verursacht wird |
Die europäischen Leitlinien definieren den Schweregrad der PE und das Risiko
Hohes Risiko |
ist ein lebensbedrohlicher Zustand
|
Mittleres bis hohes Risiko |
. |
Mittleres-niedriges Risiko |
|
Geringes Risiko |
PE mit niedrigem Risiko - alle überprüften Marker für RV-Dysfunktion und Myokardschädigung sind negativ, die kurzfristige PE-bedingte Sterblichkeit liegt bei <1% |
Legende:
BP: Blutdruck; CTPA: Computertomographie-Pulmonalangiographie; H-FABP: Herztyp-Fettsäure-bindendes Protein; NT-proBNP: N-terminales Pro-B-natriuretisches Peptid; PE: Lungenembolie; PESI: Pulmonary Embolism Severity Index; RV: rechtsventrikulär; sPESI: vereinfachter Pulmonary Embolism Severity Index; TTE: transthorakales Echokardiogramm.
(a) Eine der folgenden klinischen Präsentationen: Herzstillstand, obstruktiver Schock (systolischer Blutdruck <90 mmHg oder Vasopressoren erforderlich, um trotz eines adäquaten Füllungszustands einen Blutdruck von >= 90 mmHg zu erreichen, in Kombination mit Hypoperfusion der Endorgane) oder anhaltende Hypotonie (systolischer Blutdruck <90 mmHg oder ein systolischer Blutdruckabfall >= 40 mmHg für >15 Minuten, nicht verursacht durch neu auftretende Arrhythmie, Hypovolämie oder Sepsis)
(b) Prognostisch relevante Befunde in der Bildgebung (TTE oder CTPA) bei Patienten mit akuter PE
(c) Erhöhungen weiterer Labor-Biomarker, wie NT-proBNP >= 600 ng/L, H-FABP >= 6 ng/mL oder Copeptin >= 24 pmol/ L, können zusätzliche prognostische Informationen liefern. Diese Marker wurden in Kohortenstudien validiert, aber sie wurden noch nicht zur Steuerung von Behandlungsentscheidungen in randomisierten kontrollierten Studien verwendet.
(d) Hämodynamische Instabilität in Verbindung mit einer PE-Bestätigung durch CTPA und/oder dem Nachweis einer RV-Dysfunktion durch TTE reicht aus, um einen Patienten in die Hochrisikokategorie der PE einzustufen. In diesen Fällen ist weder die Berechnung des PESI noch die Messung von Troponinen oder anderen kardialen Biomarkern erforderlich.
(e) Trotz eines berechneten PESI von I-II oder eines sPESI von 0 können Anzeichen einer RV-Dysfunktion auf der TTE (oder CTPA) oder erhöhte kardiale Biomarkerwerte vorhanden sein.
Empfehlungen für Hochrisiko-PEs - Akutbehandlung (2):
- Die Antikoagulation mit UFH, einschließlich einer gewichtsangepassten Bolusinjektion, sollte bei Patienten mit Hochrisiko-PE unverzüglich eingeleitet werden.
- eine systemische thrombolytische Therapie wird für Hochrisiko-PE empfohlen
- eine chirurgische pulmonale Embolektomie wird für Patienten mit Hochrisiko-PE empfohlen, bei denen eine Thrombolyse kontraindiziert ist oder versagt hat
- eine perkutane kathetergesteuerte Behandlung sollte für Patienten mit Hochrisiko-PE in Betracht gezogen werden, bei denen eine Thrombolyse kontraindiziert ist oder versagt hat
- Norepinephrin und/oder Dobutamin sollten bei Patienten mit Hochrisiko-PE in Betracht gezogen werden
- ECMO (extrakorporale Membranoxygenierung) kann in Kombination mit chirurgischer Embolektomie oder kathetergestützter Behandlung bei Patienten mit PE und refraktärem Kreislaufkollaps oder Herzstillstand in Betracht gezogen werden.
Referenzen:
- NICE. Venöse thromboembolische Erkrankungen: Diagnose, Behandlung und Thrombophilietest. NICE-Leitlinie NG158. Veröffentlicht im März 2020, zuletzt aktualisiert im August 2023.
- Konstantinides SV et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS) The Task Force for the diagnosis and management of acute pulmonary embolism of the European Society of Cardiology (ESC). Eur Respir J. 2019 Oct 9;54(3)
Verwandte Seiten
- Behandlung einer massiven Lungenembolie
- Behandlung einer mittelgroßen Lungenembolie
- Behandlung von multiplen kleinen Embolien
- Behandlung von wiederkehrenden Lungenembolien
- Empfehlungen zu den diagnostischen Untersuchungen bei Verdacht auf PE
- Tiefe Venenthrombose
- Provozierte versus unprovozierte Lungenembolie (PE) oder tiefe Venenthrombose (DVT)
- Hohlvenenfilter bei venösen Thromboembolien (VTE)
- Erweiterte Phase der Antikoagulation bei TVT oder PE (über die ersten 3-6 Monate hinaus)
- Antikoagulation bei tiefer Venenthrombose (DVT)
- Thrombolyse bei Lungenembolie (PE)
Erstellen Sie ein Konto, um Seitenanmerkungen hinzuzufügen
Fügen Sie dieser Seite Informationen hinzu, die Sie während eines Beratungsgesprächs benötigen, z. B. eine Internetadresse oder eine Telefonnummer. Diese Informationen werden immer angezeigt, wenn Sie diese Seite besuchen