Traitement de l'ostéoporose post-ménopausique
- La prise en charge générale comprend l'évaluation du risque de chute et sa prévention.
- une alimentation équilibrée est recommandée pour la santé des os, mais il n'existe aucune preuve que des régimes spécifiques réduisent le risque de fracture. Les modifications du régime alimentaire qui entraînent un déséquilibre entre les groupes d'aliments peuvent affecter l'apport global en nutriments et être préjudiciables à l'état de santé général.
- supplémentation en calcium et en vitamine D
- Les recommandations du SIGN indiquent que
- le traitement au calcium et à la vitamine D, seul ou en combinaison, n'est pas recommandé pour la prévention des fractures chez les femmes ménopausées et les hommes âgés vivant dans la communauté
- un traitement au calcium et à la vitamine D peut être envisagé pour les personnes âgées fragiles, par exemple les résidents de maisons de retraite, qui présentent un risque élevé de carence en vitamine D afin de réduire le risque de fractures non vertébrales
- il n'est pas nécessaire de mesurer le taux sérique de vitamine D d'une personne, sauf en cas de problème clinique d'ostéomalacie
- il est important de s'assurer que les patients qui suivent un traitement antirésorptif ont un apport suffisant en calcium et en vitamine D, en évaluant leur régime alimentaire et en les supplémentant en calcium/vitamine D ou en vitamine D seule.
- Les recommandations du SIGN indiquent que
- l'exercice :
- des combinaisons de types d'exercices, y compris l'entraînement à l'équilibre, les exercices de flexibilité ou d'étirement, les exercices d'endurance et les exercices de renforcement progressif, devraient être envisagées pour réduire le risque de fractures causées par des chutes
- les exercices statiques de mise en charge, par exemple la position debout sur une seule jambe, doivent être envisagés pour ralentir le déclin de la DMO de la hanche
- les exercices de renforcement progressif de la résistance (comme la musculation) doivent être envisagés pour ralentir le déclin de la DMO du col du fémur, seuls ou en combinaison avec des exercices d'impact (comme le jogging, la marche ou l'aérobic)
- la marche, le tai-chi, l'entraînement musculaire à résistance progressive (comme la musculation) et différentes combinaisons de types d'exercices doivent être envisagés pour ralentir le déclin de la DMO de la colonne lombaire.
- Les principales interventions pharmacologiques sont les bisphosphonates, le ranélate de strontium, le raloxifène et les peptides de l'hormone parathyroïdienne.
- il a été démontré que toutes ces interventions réduisent le risque de fracture vertébrale lorsqu'elles sont associées à des suppléments de calcium et de vitamine D. Certaines se sont avérées réduire également le risque de fractures non vertébrales, dans certains cas spécifiquement au niveau de la hanche (alendronate, risédronate, zolédronate).
- Les thérapies utilisées dans la prise en charge de l'ostéoporose sont conçues pour réduire le risque de fracture.
- Leur mécanisme d'action consiste soit à réduire le taux de renouvellement osseux (antirésorptifs), soit à stimuler la formation osseuse (traitements anabolisants). Les thérapies antirésorptives comprennent les bisphosphonates, le raloxifène, le THS et le dénosumab. Les hormones parathyroïdiennes, comme le tériparatide, ont une action purement anabolisante ou de formation osseuse. Le ranélate de strontium a un double rôle : il est antirésorptif et exerce une certaine activité de formation osseuse. Les bisphosphonates varient en puissance, du plus faible, l'étidronate, aux traitements oraux plus puissants, le risédronate, l'alendronate et l'ibandronate, jusqu'au plus puissant, l'acide zolédronique.
Le SIGN a produit un algorithme pour le choix du traitement pharmacologique chez les femmes ménopausées de plus de 50 ans - il est à noter qu'en cas de fracture de fragilité chez une femme de plus de 65 ans et d'ostéopénie, un traitement par l'acide zolendronique est suggéré (1).
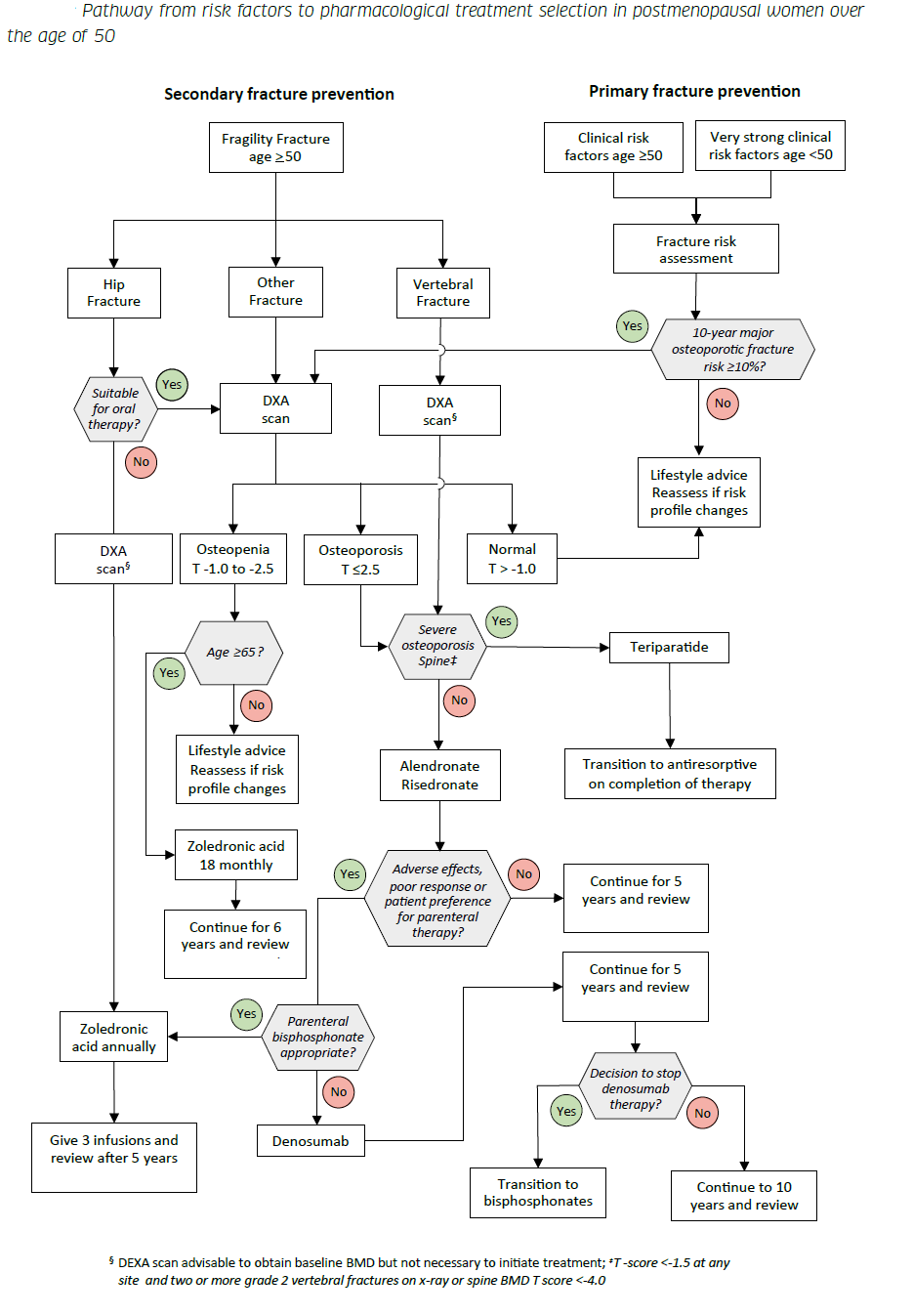
Remarques :
- L'acide zolédronique est recommandé pour prévenir les fractures vertébrales, non vertébrales et de la hanche chez les femmes ménopausées présentant des fractures vertébrales préexistantes et/ou une
ostéoporose prouvée par DXA - L'acide zolédronique est recommandé pour prévenir d'autres fractures chez les femmes ménopausées ayant subi récemment des fractures de la hanche et qui ne peuvent ou ne veulent pas prendre de traitement oral contre l'ostéoporose,
sans procéder à des mesures de la DMO si celles-ci sont jugées inappropriées ou peu pratiques. - L'acide zolédronique peut être envisagé pour réduire le risque de fractures cliniques chez les femmes de plus de 65 ans présentant une ostéopénie au niveau de la hanche ou du col du fémur selon la DXA.
- Le schéma thérapeutique autorisé pour l'acide zolédronique est une perfusion annuelle de 5 mg, mais des perfusions de la même dose tous les 18 mois (hors AMM) sont également efficaces pour réduire le risque de fracture.
Durée du traitement
L'acide alendronique peut être poursuivi jusqu'à 10 ans chez les femmes ménopausées atteintes d'ostéoporose, en particulier celles qui présentent un risque élevé de fracture vertébrale.
Le risédronate peut être poursuivi jusqu'à sept ans chez les femmes ménopausées atteintes d'ostéoporose.
L'acide zolédronique (5 mg, par voie intraveineuse) est recommandé chaque année pendant trois ans chez les femmes ménopausées atteintes d'ostéoporose. Le bénéfice clinique de l'acide zolédronique
dans la prévention des fractures au-delà de trois ans est incertain.
Le ranélate de strontium peut être poursuivi jusqu'à 10 ans chez les femmes ménopausées atteintes d'ostéoporose sévère lorsque les autres traitements ne sont pas adaptés.
Le dénosumab doit être poursuivi pendant cinq ans pour le traitement des patients atteints d'ostéoporose et peut être poursuivi jusqu'à dix ans chez les patients présentant un risque élevé de fracture.
Surveillance de l'effet pharmacologique
- des mesures répétées de la DMO par DXA après un intervalle de trois ans peuvent être envisagées pour évaluer la réponse au traitement chez les femmes ménopausées sous traitement par acide alendronique, acide ibandronique, acide zolendronique ou dénosumab.
Détails concernant les options de traitement :
- l'acide alendronique est recommandé pour prévenir les fractures vertébrales, les fractures non vertébrales et les fractures de la hanche chez les femmes ménopausées présentant des fractures vertébrales préexistantes et/ou une ostéoporose prouvée par DXA.
- le risédronate est recommandé pour prévenir les fractures vertébrales, les fractures non vertébrales et les fractures de la hanche chez les femmes ménopausées présentant des fractures vertébrales préexistantes et/ou une ostéoporose prouvée par DXA.
- acide zolédronique
- recommandé pour prévenir les fractures vertébrales, non vertébrales et de la hanche chez les femmes ménopausées présentant des fractures vertébrales préexistantes et/ou une ostéoporose avérée par DXA
ostéoporose prouvée par DXA - recommandé pour prévenir d'autres fractures chez les femmes ménopausées ayant subi récemment des fractures de la hanche et qui ne peuvent ou ne veulent pas prendre de traitement oral contre l'ostéoporose, sans procéder à des mesures de la DMO si celles-ci sont jugées inappropriées ou peu pratiques
- peut être envisagé pour réduire le risque de fractures cliniques chez les femmes de plus de 65 ans présentant une ostéopénie au niveau de la hanche ou du col du fémur selon la DXA.
- le schéma thérapeutique autorisé pour l'acide zolédronique est une perfusion annuelle de 5 mg, mais des perfusions de la même dose tous les 18 mois (hors AMM) sont également efficaces pour réduire le risque de fracture
- recommandé pour prévenir les fractures vertébrales, non vertébrales et de la hanche chez les femmes ménopausées présentant des fractures vertébrales préexistantes et/ou une ostéoporose avérée par DXA
- Acide ibandronique
- l'acide ibandronique par voie orale (150 mg par mois) peut être envisagé pour prévenir les fractures vertébrales chez les femmes ménopausées atteintes d'ostéoporose prouvée par DXA
- l'acide ibandronique intraveineux (3 mg tous les trois mois) peut être envisagé pour prévenir les fractures vertébrales chez les femmes ménopausées atteintes d'ostéoporose prouvée par DXA qui sont
intolérantes au traitement oral ou chez lesquelles l'adhésion au traitement oral peut être difficile.
- le ranélate de strontium
- peut être envisagé dans le traitement de l'ostéoporose postménopausique sévère pour réduire le risque de fractures vertébrales et non vertébrales chez les patients sans maladie cardiovasculaire établie, lorsque d'autres traitements sont contre-indiqués.
- peut être envisagé dans le traitement de l'ostéoporose postménopausique sévère pour réduire le risque de fractures vertébrales et non vertébrales chez les patients sans maladie cardiovasculaire établie, lorsque d'autres traitements sont contre-indiqués.
- dénosumab
- recommandé pour prévenir les fractures vertébrales, non vertébrales et de la hanche chez les femmes ménopausées souffrant d'ostéoporose prouvée par DXA et pour lesquelles les bisphosphonates oraux ne conviennent pas en raison d'une contre-indication, d'une intolérance ou d'une incapacité à se conformer aux instructions spéciales d'administration.
- le taux de calcium sérique doit être contrôlé deux semaines avant le début du traitement par le denosumab, pour tous les patients. Les patients souffrant d'insuffisance rénale (DFGe <30 ml/min) doivent faire l'objet d'un nouveau contrôle de la calcémie deux semaines après le traitement.
- tériparatide (hormone parathyroïdienne 1-34)
- recommandé pour prévenir les fractures vertébrales et non vertébrales chez les femmes ménopausées souffrant d'ostéoporose sévère
- chez les femmes ménopausées présentant au moins deux fractures vertébrales modérées ou une fracture vertébrale grave à faible traumatisme, le tériparatide est recommandé par rapport aux bisphosphonates oraux pour prévenir les fractures vertébrales
- l'arrêt du tériparatide est associé à une perte osseuse, un traitement par un agent antirésorptif doit être envisagé pour maintenir l'augmentation de la densité osseuse une fois que le traitement par tériparatide est terminé
- traitement hormonal substitutif
- le traitement hormonal substitutif peut être envisagé pour la prévention des fractures vertébrales, non vertébrales et de la hanche chez les jeunes femmes ménopausées
- avant d'instaurer un THS, les professionnels de la santé doivent évaluer le risque global de chaque femme, y compris le risque cardiovasculaire, en particulier chez les femmes âgées de plus de 60 ans qui présentent un risque initial accru d'événements indésirables graves
- pour toutes les femmes, la dose efficace la plus faible de THS doit être utilisée pendant la période la plus courte (1)
- tibolone
- peut être envisagé pour prévenir les fractures vertébrales et non vertébrales chez les jeunes femmes ménopausées, en particulier celles qui présentent des symptômes ménopausiques
- peut être envisagé pour prévenir les fractures vertébrales et non vertébrales chez les jeunes femmes ménopausées, en particulier celles qui présentent des symptômes ménopausiques
- le raloxifène
- peut être considéré comme une option thérapeutique pour la prévention des fractures vertébrales chez les femmes ménopausées lorsque d'autres traitements sont contre-indiqués ou inadaptés.
Référence :
- SIGN (juin 2020). Prise en charge de l'ostéoporose et prévention des fractures de fragilité
Pages connexes
- Traitement hormonal substitutif (en cas d'ostéoporose)
- Tibolone
- Les bisphosphonates dans le traitement de l'ostéoporose
- Guidance NICE - bisphosphonates, ranélate de strontium, raloxifène et tériparatide pour la prévention secondaire des fractures chez les femmes ménopausées ostéoporotiques
- Suppléments combinés de calcium et de vitamine D dans l'ostéoporose
- La calcitonine dans l'ostéoporose
- Le ranélate de strontium pour l'ostéoporose
- Le calcitriol dans l'ostéoporose
Créer un compte pour ajouter des annotations aux pages
Ajoutez à cette page des informations qu'il serait utile d'avoir à portée de main lors d'une consultation, telles qu'une adresse web ou un numéro de téléphone. Ces informations seront toujours affichées lorsque vous visiterez cette page.