Behandlung von instabiler Angina pectoris/nicht STEMI
Sofortige Überweisung ins Krankenhaus:
- Sobald die Diagnose einer instabilen Angina pectoris oder eines NSTEMI gestellt und eine Aspirin- und Antithrombintherapie angeboten wurde, sollte das individuelle Risiko für künftige negative kardiovaskuläre Ereignisse anhand eines etablierten Risikoscoresystems, das die 6-Monats-Mortalität vorhersagt, formell bewertet werden (z. B. Global Registry of Acute Cardiac Events [GRACE])
- in die formale Risikobewertung einbeziehen:
- eine vollständige klinische Anamnese (einschließlich Alter, früherem Myokardinfarkt [MI] und früherer perkutaner Koronarintervention [PCI] oder koronarer Bypass-Transplantation [CABG])
- eine körperliche Untersuchung (einschließlich Messung von Blutdruck und Herzfrequenz)
- 12-Kanal-Elektrokardiographie (EKG) im Ruhezustand (insbesondere auf dynamische oder instabile Muster achten, die auf eine Myokardischämie hinweisen)
- Blutuntersuchungen (z. B. Troponin I oder T, Kreatinin, Glukose und Hämoglobin)
- in die formale Risikobewertung einbeziehen:
NSTEMI und instabile Angina pectoris - frühzeitige Behandlung
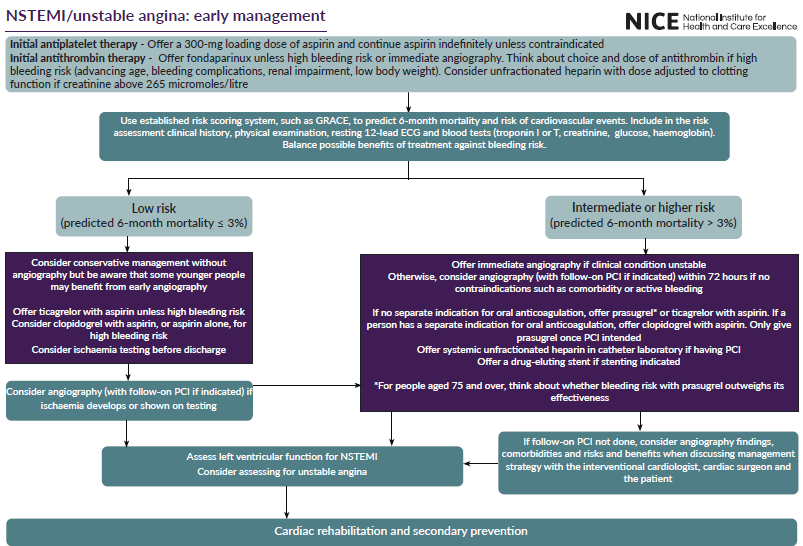
Medikamentöse Erstbehandlung
- allen Patienten mit instabiler Angina pectoris oder einem Myokardinfarkt ohne ST-Strecken-Elevation (NSTEMI) so bald wie möglich Aspirin verabreichen und die Behandlung auf unbestimmte Zeit fortsetzen, es sei denn, das Blutungsrisiko oder eine Aspirin-Überempfindlichkeit spricht dagegen
- Menschen mit instabiler Angina pectoris oder NSTEMI so bald wie möglich eine einmalige Ladedosis Aspirin (300 mg) zu verabreichen, es sei denn, es gibt eindeutige Hinweise auf eine Allergie gegen Aspirin
- Patienten mit instabiler Angina pectoris oder NSTEMI, bei denen kein hohes Blutungsrisiko besteht, Fondaparinux anbieten, es sei denn, sie werden sofort einer Koronarangiographie unterzogen
- bei Patienten mit instabiler Angina pectoris oder NSTEMI und erheblicher Nierenfunktionsstörung (Kreatinin über 265 Mikromol pro Liter) unfraktioniertes Heparin als Alternative zu Fondaparinux in Erwägung zu ziehen und die Dosis entsprechend der Überwachung der Gerinnungsfunktion anzupassen
- bei Patienten mit instabiler Angina pectoris oder NSTEMI, bei denen ein hohes Blutungsrisiko besteht, das mit einem der folgenden Punkte zusammenhängt, die Wahl und Dosierung von Antithrombin sorgfältig abzuwägen:
- fortgeschrittenes Alter
- bekannte Blutungskomplikationen
- Niereninsuffizienz
- geringes Körpergewicht
- keine duale Thrombozytenaggregationshemmer-Therapie bei Personen mit Brustschmerzen anbieten, bevor die Diagnose einer instabilen Angina pectoris oder eines NSTEMI gestellt wurde
Risikobewertung
- Sobald die Diagnose einer instabilen Angina pectoris oder eines NSTEMI gestellt und eine Aspirin- und Antithrombintherapie angeboten wurde, sollte das individuelle Risiko für künftige unerwünschte kardiovaskuläre Ereignisse anhand eines etablierten Risiko-Scoring-Systems, das die 6-Monats-Mortalität vorhersagt (z. B. Global Registry of Acute Cardiac Events [GRACE]), formell bewertet werden.
- in die formale Risikobewertung einbeziehen:
- eine vollständige klinische Anamnese (einschließlich Alter, früherem Myokardinfarkt [MI] und früherer PCI oder koronarer Bypass-Transplantation [CABG])
- eine körperliche Untersuchung (einschließlich Messung von Blutdruck und Herzfrequenz)
- ein 12-Kanal-EKG in Ruhe, wobei insbesondere auf dynamische oder instabile Muster zu achten ist, die auf eine Myokardischämie hinweisen
- Blutuntersuchungen (z. B. Troponin I oder T, Kreatinin, Glukose und Hämoglobin)
- Aufzeichnung der Ergebnisse der Risikobewertung in der Pflegeakte der Person
- die Risikobewertung als Richtschnur für das klinische Management zu verwenden und den Nutzen einer Behandlung gegen das Risiko damit verbundener unerwünschter Ereignisse im Lichte dieser Bewertung abzuwägen
- Verwendung der prognostizierten 6-Monats-Sterblichkeit zur Einstufung des Risikos künftiger unerwünschter kardiovaskulärer Ereignisse wie in der folgenden Tabelle dargestellt
Tabelle: Einstufung des Risikos künftiger unerwünschter kardiovaskulärer Ereignisse
Risiko künftiger unerwünschter kardiovaskulärer Ereignisse
Vorhergesagte 6-Monats-Sterblichkeit | Risiko künftiger unerwünschter kardiovaskulärer Ereignisse |
1,5% oder weniger | Niedrigste |
>1,5% bis 3,0% | Niedrig |
>3,0% bis 6,0% | Mittlerer Wert |
>6,0 % bis 9,0 % | Hoch |
über 9,0% | Höchste |
Die Risikokategorien stammen aus der Datenbank des Myocardial Ischaemia National Audit Project (MINAP).
Koronarangiographie mit anschließender PCI
- sofortige Koronarangiographie bei instabiler Angina pectoris oder NSTEMI, wenn der klinische Zustand instabil ist
- bei Patienten mit instabiler Angina pectoris oder NSTEMI, die ein mittleres oder höheres Risiko für unerwünschte kardiovaskuläre Ereignisse haben (prognostizierte 6-Monats-Mortalität über 3,0 %) und bei denen keine Kontraindikationen für eine Angiographie vorliegen (z. B. aktive Blutungen oder Komorbidität), eine Koronarangiographie (mit anschließender PCI, falls angezeigt) innerhalb von 72 Stunden nach der Erstaufnahme in Betracht ziehen. Zu den Vorteilen und Risiken einer frühen invasiven Behandlung im Vergleich zu einer konservativen Behandlung siehe Tabelle 2
- eine Koronarangiographie (mit anschließender PCI, falls indiziert) bei Patienten mit instabiler Angina pectoris oder NSTEMI in Erwägung zu ziehen, bei denen anfänglich ein geringes Risiko für negative kardiovaskuläre Ereignisse (prognostizierte 6-Monats-Mortalität 3,0 % oder weniger) festgestellt wird, wenn anschließend eine Ischämie auftritt oder durch einen Ischämie-Test nachgewiesen wird.
Informationen zu den Vorteilen und Risiken einer frühen invasiven Behandlung im Vergleich zu einer konservativen Behandlung finden Sie in der folgenden Tabelle
- bBei einigen jüngeren Menschen mit niedrigen Risikowerten für die Sterblichkeit nach 6 Monaten ist zu beachten, dass sie dennoch ein hohes Risiko für kardiovaskuläre Ereignisse haben und von einer frühzeitigen Angiographie profitieren können.
Nutzen und Risiken einer frühzeitigen invasiven Behandlung (Koronarangiographie mit PCI, falls erforderlich) im Vergleich zur konservativen Behandlung bei instabiler Angina pectoris oder NSTEMI
Nutzen/Risiken/ | Koronarangiographie und mögliche | Konservative Behandlung |
Nutzen (Vorteile) | Weniger Todesfälle aus allen Ursachen nach 6 bis 12 Monaten und nach 2 Jahren. Weniger Todesfälle aufgrund von Herzproblemen nach 1 und 2 Jahren. | Die unmittelbaren Risiken einer invasiven Behandlung werden vermieden, darunter:
|
Risiken (Nachteile) | Erhöhtes Sterberisiko in den ersten 4 Monaten, insbesondere bei Personen mit geringem Risiko für künftige unerwünschte Ereignisse.
Behandlung lässt wenig Zeit für eine gemeinsame Entscheidungsfindung. | Erhöhtes Risiko eines MI nach 6 Monaten.
|
Andere Faktoren | Jüngste Fortschritte bei der PCI könnten den frühen Nutzen erhöhen, insbesondere die Reduzierung von Blutungen.
|
- Systemisches unfraktioniertes Heparin sollte Menschen mit instabiler Angina oder NSTEMI, die sich einer PCI unterziehen, im Herzkatheterlabor angeboten werden, unabhängig davon, ob sie bereits Fondaparinux erhalten haben oder nicht. Im November 2020 war dies eine Off-Label-Anwendung von unfraktioniertem Heparin. Siehe die NICE-Informationen zur Verschreibung von Arzneimitteln
- für Menschen mit instabiler Angina pectoris oder NSTEMI, die sich einer Koronarangiographie unterziehen, anbieten:
- Prasugrel oder Ticagrelor als Teil einer dualen Thrombozytenaggregationshemmer-Therapie mit Aspirin, wenn keine gesonderte Indikation für eine fortlaufende orale Antikoagulation besteht (bei Verwendung von Prasugrel darf dieses Medikament nur verabreicht werden, wenn die Koronaranatomie bestimmt wurde und eine PCI geplant ist, und es muss die in der Zusammenfassung der Produktmerkmale von Prasugrel angegebene Erhaltungsdosis verwendet werden; bei Personen über 75 Jahren ist abzuwägen, ob das Blutungsrisiko bei Prasugrel die Wirksamkeit überwiegt)
- Clopidogrel als Teil einer dualen Thrombozytenaggregationshemmer-Therapie mit Aspirin, wenn eine separate Indikation für eine laufende orale Antikoagulation besteht
- wenn ein Stent indiziert ist, einen medikamentenbeschichteten Stent für Patienten mit instabiler Angina pectoris oder NSTEMI anbieten, die sich einer Revaskularisierung durch PCI unterziehen. [2020]
Behandlung, wenn eine PCI nicht indiziert ist
- Erwägung einer konservativen Behandlung ohne frühzeitige Koronarangiographie bei Patienten mit instabiler Angina pectoris oder NSTEMI, die ein geringes Risiko für negative kardiovaskuläre Ereignisse haben (prognostizierte 6-Monats-Mortalität 3,0 % oder weniger)
- Ticagrelor als Teil einer dualen Thrombozytenaggregationshemmer-Therapie mit Aspirin für Patienten mit instabiler Angina pectoris oder NSTEMI anbieten, wenn eine PCI nicht indiziert ist, es sei denn, sie haben ein hohes Blutungsrisiko
- Clopidogrel als Teil einer dualen Thrombozytenaggregationshemmer-Therapie mit Aspirin oder Aspirin allein für Patienten mit instabiler Angina pectoris oder NSTEMI in Betracht zu ziehen, wenn eine PCI nicht indiziert ist, sofern ein hohes Blutungsrisiko besteht
Referenz:
- NICE (November 2020). Akute Koronarsyndrome.
Verwandte Seiten
- NICE-Leitlinien - Glykoprotein IIb/IIIa bei instabiler Angina pectoris und NSTEMI
- Statinbehandlung beim akuten Koronarsyndrom
- Antithrombin-Therapie bei instabiler Angina pectoris / NSTEMI
- Frühzeitige versus invasive Behandlung von Patienten mit instabiler Angina pectoris / NSTEMI
- Perkutane Koronarintervention versus Koronararterien-Bypass-Transplantation
- CURE-Studie
- Clopidogrel
- Aspirin bei instabiler Angina pectoris
Erstellen Sie ein Konto, um Seitenanmerkungen hinzuzufügen
Fügen Sie dieser Seite Informationen hinzu, die Sie während eines Beratungsgesprächs benötigen, z. B. eine Internetadresse oder eine Telefonnummer. Diese Informationen werden immer angezeigt, wenn Sie diese Seite besuchen