Voor de duidelijkheid worden recente publicaties in dit artikel besproken in samenhang met belangrijke klinische onderzoeken die eraan voorafgingen en die van invloed zijn geweest op het voorschrijven van HRT in het Verenigd Koninkrijk. Dit waren de 1997 CGHFBC heranalyse van 51 wereldwijde observationele studies, eerdere publicaties van de gerandomiseerde WHI studie, de observationele Million Women's Study (MWS) en de 2015 UK National Institute for Health and Care and Excellence Menopause Guidance (NG23).
- De CGHFBC van 1997 stelde een duurafhankelijke associatie vast van HRT met het risico op diagnose, die opkwam na een blootstelling van 5 jaar (een algemene risicoratio van 1,35). Dit bleek groter bij gecombineerde dan bij niet-gecombineerde HRT en nam af na het stoppen met HRT (1)
- In 2002 en 2004 bevestigden de eerste bevindingen van de placebogecontroleerde, gerandomiseerde WHI-studie een algeheel verhoogd risico van borderline significantie met continu gecombineerde HRT (d.w.z. 0,625 mg geconjugeerd paardenoestrogeen [CEE] plus 2,5 mg medroxyprogesteronacetaat [MPA] (2) (3).
- In 2003 rapporteerde het observationele MWS dat het risico op borstkanker verhoogd was bij alle HRT-regimes, waarbij de grootste risicoverhoging werd geassocieerd met gecombineerde preparaten. In tegenstelling tot alle andere onderzoeken werd het effect van HRT waargenomen bij het risico op kortetermijngebruik (d.w.z. 6 maanden tot minder dan 2 jaar). Deze foutieve bevinding wordt nu toegeschreven aan vertekening bij de vaststelling en onderschatting van de duur van blootstelling aan HRT, maar de negatieve publiciteit die de resultaten genereerden, zorgde wereldwijd voor een aanzienlijke daling in het voorschrijven van HRT. (4)
In zowel de WHI-studie als het MWS legden onderzoekers de nadruk op het gebruik van risicoverhoudingen en procentuele verandering in risico, die verkeerd werden geïnterpreteerd. Dit had voorkomen kunnen worden door de bevindingen te presenteren aan de hand van absolute getallen met een kader. (5)
- De NG239 uit 2015 bevatte een evaluatie van de kortetermijnuitkomsten van HRT, met gebruik tot 5 jaar op borstkankeruitkomsten. De klinische studies die in aanmerking kwamen voor beoordeling waren meestal observationeel en varieerden in het beste geval van lage tot matige kwaliteit en over het algemeen verschilden de bevindingen niet significant van die van eerder bewijs. (6)
Als gevolg hiervan is klinisch bewijs daterend van vóór recentere publicaties tot de volgende conclusies: (2,3,4)
- HRT met alleen oestrogeen (CEE, oestradiol, oestriol) werd in verband gebracht met geen of weinig verandering in het risico en wordt mogelijk niet verhoogd met vaginaal oestrogeen in lage dosis.
- Gecombineerde HRT, via welke toedieningsweg dan ook, kan in verband worden gebracht met een verhoogd risico, dat afhankelijk lijkt van de duur.
- Het risico op diagnose was niet verhoogd bij vroegere gebruiksters van HRT.
- Het risico was beperkt tot slanke vrouwen (d.w.z. geen overgewicht of obesitas).
- Er leek geen doseringseffect te zijn met oestrogeen
- Er was mogelijk geen additief effect bij vrouwen met een verhoogd persoonlijk risico vanwege familiegeschiedenis of een hoog-risico goedaardige borstaandoening.
In augustus 2019 werd door de Collaborative Group on Hormonal Factors in Breast Cancer (CGHFBC) een meta-analyse gepubliceerd van meer dan 100.000 vrouwen die gediagnosticeerd waren met borstkanker in relatie tot het type en de timing van menopauzale hormoontherapie en het risico op borstkanker (7). Dit maakte het ook mogelijk om relatieve risico's op borstkanker te schatten die samenhangen met verschillende blootstellingsperioden en formuleringen van hormonale therapie in de menopauze (MHT), samen met een algoritme voor het modelleren van borstkanker op basis van de mate van familiegeschiedenis.
In 2020 werd het rapport met de langetermijnresultaten van de placebogecontroleerde, gerandomiseerde studie van het Women's Health Initiative (WHI) gepubliceerd. (8)
Op basis hiervan is het huidige bewijs nu dat (7,8):
1. Bij vrouwen met een laag onderliggend risico op borstkanker (d.w.z. het grootste deel van de bevolking) zijn de voordelen van HRT voor maximaal 5 jaar gebruik voor symptoomverlichting groter dan de potentiële schade:
- Onbeschermd oestrogeen wordt in verband gebracht met geen of weinig verandering in het risico, maar dit kan worden beïnvloed door de leeftijd bij aanvang.
- Er is geen bewijs voor een doseringseffect met oestrogeen
- Vaginaal oestrogeen wordt niet in verband gebracht met een verhoogd risico
- Gecombineerde HRT kan in verband worden gebracht met een verhoogd risico, dat afhankelijk lijkt van de duur.
- Hoewel het risico bij continue gecombineerde HRT groter kan zijn dan bij sequentiële HRT, is het verschil in risico klein en wordt het mogelijk gecompenseerd door bescherming tegen endometriumkanker.
- Het vermijden van synthetische progestagenen in gecombineerde preparaten kan het risico minimaliseren.
- Risico is beperkt tot slanke vrouwen
- Risico geassocieerd met HRT (inclusief vroegere gebruiksters) is kleiner dan andere leefstijlrisicofactoren voor borstkanker
- Bij vrouwen met premature ovariële insufficiëntie moeten de jaren van blootstelling aan HRT worden geteld vanaf de leeftijd van 50 jaar.
- Het communiceren van risico in termen van absoluut overmatig risico met kadering, minimaliseert misinterpretatie.
2. Bij vrouwen met een hoog risico of vrouwen die borstkanker hebben overleefd (7,8):
- Er is geen additief effect van blootstelling aan HRT bij vrouwen met een verhoogd persoonlijk risico als gevolg van familiegeschiedenis of een goedaardige borstaandoening met een hoog risico.
- Als het gebruik van HRT of vaginaal oestrogeen wordt overwogen, mag dit alleen voor de behandeling van symptomen van oestrogeentekort na overleg met het borstspecialistenteam van de vrouw.
- Vaginaal oestrogeen kan gebruikt worden bij vrouwen die tamoxifen gebruiken, maar geen aromataseremmers.
Het rapport van de Collaborative Group on Hormonal Factors in Breast Cancer (CGHFBC) toonde ook verschillen in gegevens met betrekking tot oestrogeenreceptor-positieve en oestrogeenreceptornegatieve tumoren en het gebruik van MHT (7):
- bij huidige gebruiksters waren deze extra risico's op borstkanker zelfs gedurende de jaren 1-4 duidelijk (oestrogeen-progestageen RR 1,60, 95% CI 1,52-1,69; oestrogeen-only RR 1,17, 1,10-1,26), en tweemaal zo groot gedurende de jaren 5-14 (oestrogeen-progestageen RR 2,08, 2,02-2,15; oestrogeen-only RR 1,33, 1,28-1,37)
- oestrogeen-progestageen risico's gedurende de jaren 5-14 waren groter bij dagelijks dan bij minder frequent progestageengebruik (RR 2,30, 2,21-2,40 vs 1,93, 1,84-2,01; heterogeniteit p<0,0001)
- voor een gegeven preparaat waren de RR's gedurende de jaren 5-14 van huidig gebruik veel groter voor oestrogeenreceptor-positieve tumoren dan voor oestrogeenreceptornegatieve tumoren, waren vergelijkbaar voor vrouwen die met MHT begonnen op de leeftijden 40-44, 45-49, 50-54 en 55-59 jaar, en werden afgezwakt door te beginnen na de leeftijd van 60 jaar of door adipositas (met weinig risico van MHT met alleen oestrogenen bij vrouwen met obesitas)
- na het staken van MHT bleef er meer dan 10 jaar een zekere mate van risico-overschrijding bestaan; de grootte ervan hing af van de duur van het eerdere gebruik, met weinig risico-overschrijding na minder dan 1 jaar MHT-gebruik.
In 2019 verklaarde de MHRA (9):
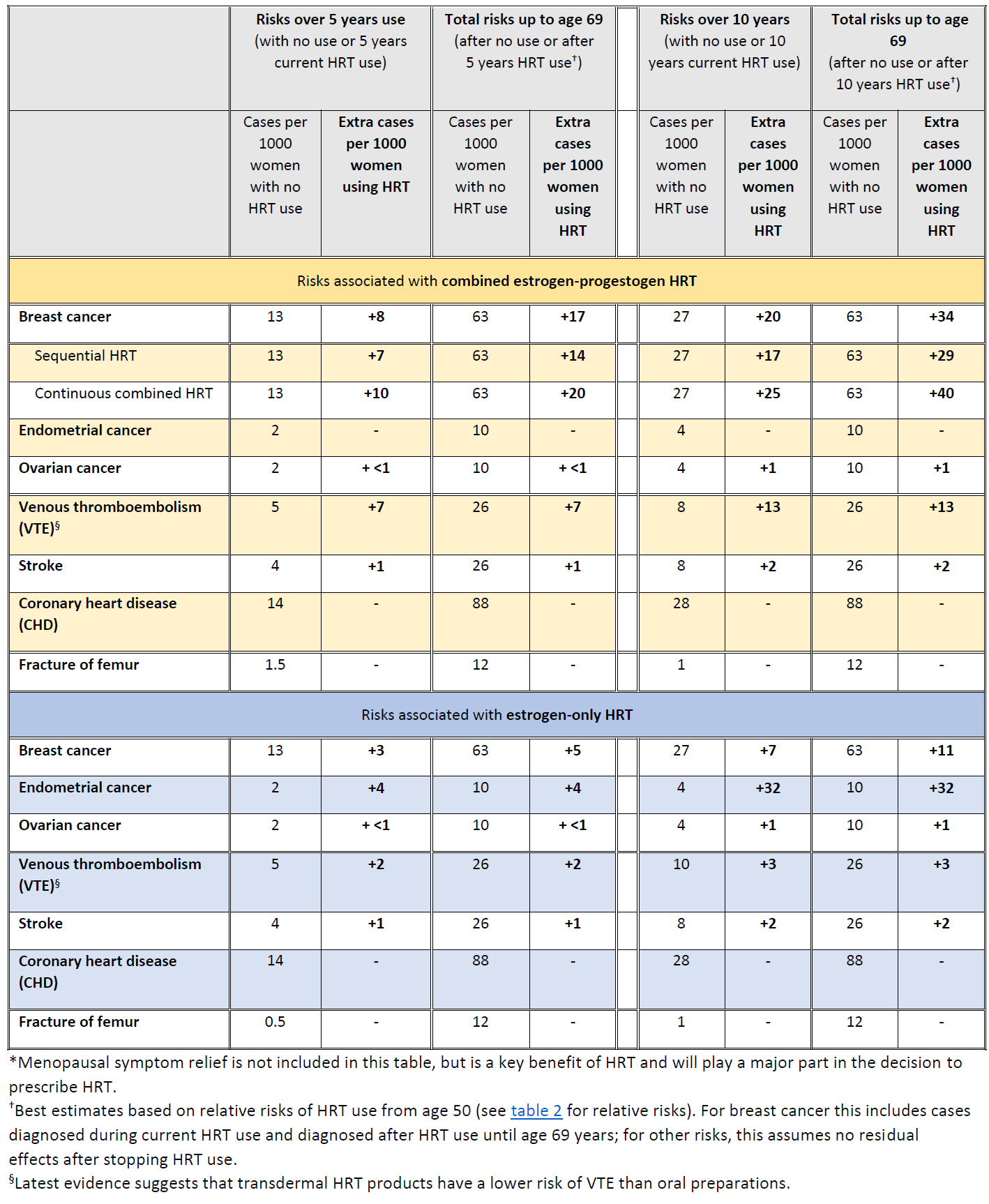
In het VK wordt bij ongeveer 1 op de 16 vrouwen die nooit HRT gebruiken borstkanker vastgesteld tussen de 50 en 69 jaar. Dit is gelijk aan 63 gevallen van borstkanker per 1000 vrouwen. Over dezelfde periode (leeftijd 50-69 jaar), met 5 jaar gebruik van HRT, schat het onderzoek:
- ongeveer 5 extra gevallen van borstkanker per 1000 vrouwen die alleen oestrogeen HRT gebruiken
- ongeveer 14 extra gevallen van borstkanker per 1000 vrouwen die een deel van elke maand oestrogeen gecombineerd met progestageen gebruiken (sequentiële HRT)
- ongeveer 20 extra gevallen van borstkanker per 1000 vrouwen die oestrogeen gecombineerd met dagelijks progestageen HRT (continue HRT) gebruiken.
Deze risico's gelden voor 5 jaar gebruik van HRT. Het bovengenoemde aantal extra gevallen van borstkanker zou ongeveer verdubbelen als HRT gedurende 10 jaar in plaats van 5 jaar zou worden gebruikt.
De MHRA verklaarde ook (9):
- Alle vormen van systemische HRT worden in verband gebracht met een aanzienlijke overincidentie van borstkanker, ongeacht het type oestrogeen of progestageen of de toedieningsweg (oraal of transdermaal).
- Er is weinig of geen risicoverhoging bij huidig of eerder gebruik van HRT korter dan 1 jaar; er is echter een verhoogd risico bij gebruik van HRT langer dan 1 jaar.
- Het risico op borstkanker neemt verder toe naarmate HRT langer wordt gebruikt.
- Het risico op borstkanker is lager na het stoppen met HRT dan tijdens het huidige gebruik, maar blijft verhoogd bij ex-HRT-gebruiksters gedurende meer dan 10 jaar vergeleken met vrouwen die nooit HRT hebben gebruikt
- Risico op borstkanker is hoger bij gecombineerde oestrogeen-progestageen HRT dan bij oestrogeen-alleen HRT
- Voor vrouwen die HRT gedurende een vergelijkbare periode gebruiken, is het totale aantal HRT-gerelateerde borstkankers op de leeftijd van 69 jaar vergelijkbaar, ongeacht of met HRT wordt begonnen in de 40 of in de 50.
- Het onderzoek vond geen bewijs voor een effect op het risico op borstkanker bij het gebruik van lage doses oestrogeen die direct via de vagina worden toegediend om plaatselijke symptomen te behandelen.
De MHRA heeft de risico's van HRT met betrekking tot borst-, endometrium- en eierstokkanker samengevat (9):
Summary of HRT risks and benefits* during current use and current use plus post-treatment from age of menopause up to age 69 years, per 1000 women with 5 years or 10 years use of HRT (9)
In 2020 werd een onderzoek gedaan onder 98.611 vrouwen in de leeftijd van 50-79 jaar met een primaire diagnose van borstkanker tussen 1998 en 2018, gematcht op leeftijd, huisartsenpraktijk en indexdatum met 457.498 vrouwelijke controles (10). Uit het onderzoek bleek dat langdurig gebruik van uitsluitend oestrogeen en kortdurend (<5 jaar) gebruik van oestrogeen-progestageen in het verleden niet geassocieerd waren met een verhoogd risico.
In een NIHR-waarschuwing met betrekking tot deze studie staat dat (10):
- De meeste vrouwen namen gecombineerde HRT, wat in verband werd gebracht met een kleine toename van het risico op borstkanker. Het risico nam toe met:
- de leeftijd van de vrouw, met een lagere risicotoename voor vrouwen in de 50, vergeleken met vrouwen in de 60 en 70
- de duur van de behandeling, met een lagere risicotoename bij kortdurend gebruik van HRT (minder dan 5 jaar) dan langdurig gebruik (meer dan 5 jaar)
- de huidige of recentere behandeling met HRT, die hogere risico's met zich meebracht dan gebruik in het verleden (meer dan 5 jaar geleden)
- het type progestageen in gecombineerde HRT; met de hoogste risico's met norethisteron en de laagste met dydrogesteron.
- De onderzoekers benadrukten dat sommige vrouwen die nooit HRT hadden gebruikt, toch borstkanker zouden krijgen. Bijvoorbeeld, als een groep van 10.000 vrouwen van in de 50 nooit HRT had gebruikt, zouden 26 vrouwen nog steeds borstkanker krijgen in een jaar. Als alle 10.000 vrouwen minder dan 5 jaar gecombineerde HRT hadden gebruikt, zouden 35 vrouwen borstkanker krijgen. In deze grote groep vrouwen is HRT dus gekoppeld aan 9 extra gevallen van borstkanker per jaar. Dat is minder dan één op de duizend vrouwen.
- Het verhoogde risico was vooral gekoppeld aan gecombineerde HRT, en het type progestageen maakte een verschil. Het risico nam op vergelijkbare wijze toe wanneer preparaten die sommige soorten progestageen bevatten (norethisteron, levonorgestrel of medroxyprogesteron) langer dan een jaar werden gebruikt. Het risico nam het minst toe bij dydrogesteron (een ander type progestageen).
- Zelfs als vrouwen langdurig (meer dan 5 jaar) gecombineerde HRT gebruikten, nam het risico af nadat de therapie werd gestopt. Voor vrouwen in de 50 was er geen extra risico op borstkanker met gecombineerde HRT die meer dan 5 jaar eerder was gestopt. Er was weinig extra risico bij vrouwen van 60 en 70 jaar.
- Er was geen verhoogd risico op borstkanker:
- bij elk huidig gebruik van HRT gedurende één jaar of korter
- bij gebruik van uitsluitend oestrogene HRT in het verleden, zelfs als deze langdurig werd gebruikt
- bij kortdurend gebruik van gecombineerde HRT in het verleden.
Borstkankerrisico als er een familiegeschiedenis van borstkanker is (11)
- Uit een Britse modelstudie uit 2024 bleek dat voor een vrouw met een 'gemiddelde' familieanamnese die geen MHT gebruikt, het cumulatieve risico op borstkanker (leeftijd 50-80 jaar) 9,8% is, en het risico om aan de borstkanker te overlijden 1,7%.
- In dit model werd berekend dat blootstelling aan gecombineerde cyclische MHT gedurende 5 jaar (leeftijd 50-55 jaar) deze risico's zou verhogen tot respectievelijk 11,0% en 1,8%.
- voor een vrouw met een 'sterke' familieanamnese die geen MHT gebruikt, is het cumulatieve risico op borstkanker 19,6% (leeftijd 50-80 jaar) en het risico om aan de borstkanker te overlijden 3,2%. Met 5 jaar blootstelling aan MHT (leeftijd 50-55 jaar), toonde dit model aan dat deze risico's toenemen tot respectievelijk 22,4% en 3,5%. (11)
- voor een 'gemiddelde' 51-jarige die 5 jaar gecombineerde HRT gebruikt, is de kans op borstkanker als gevolg van HRT bijvoorbeeld 1 op 67
- Voor mensen met een sterke familiegeschiedenis is de kans 1 op 30.
- de auteurs concluderen dat hoewel mensen met een significante ('sterke') familieanamnese van borstkanker een aanzienlijk verhoogd uitgangsrisico hebben op het krijgen van borstkanker, de meeste incidentie en mortaliteit van borstkanker voor deze groep eerder toe te schrijven zal zijn aan hun uitgangsrisico dan aan de toevoeging van HRT op 50-jarige leeftijd.
- voor een 'gemiddelde' 51-jarige die 5 jaar gecombineerde HRT gebruikt, is de kans op borstkanker als gevolg van HRT bijvoorbeeld 1 op 67
Opmerking:
Elk risico op borstkanker moet worden gezien in de context van de algemene voordelen en risico's van hormoontherapie voor de menopauze (MHT), waaronder beheersing van menopauzesymptomen, verbeterde kwaliteit van leven en de langetermijneffecten op botten en de gezondheid van hart en bloedvaten. De beslissing om al dan niet MHT te nemen, de dosering van MHT en de duur van het gebruik moeten op individuele basis worden genomen nadat de voordelen en risico's met vrouwen zijn besproken om hen te helpen een geïnformeerde keuze te maken over hun gezondheid en verzorging.
Referentie:
- Collaborative Group on Hormonal Factors for Breast Cancer. Borstkanker en hormoonvervangingstherapie: Collaborative reanalysis from 51 individual epidemiological studies. Lancet 1997; 350: 1047-1060
- Writing Group for the Women's Health Initiative Investigators. Risks and benefits of oestrogeen plus progestin in healthy postmenopausal women. JAMA 2002; 288: 321- 333
- Anderson GL, Limacher M, Assaf AR et al; Stuurgroep van het Women's Health Initiative. Effects of conjugated equine estrogen in postmenopausal women with hysterectomy: The Women's Health Initiative randomized controlled trial. JAMA, 2004; 291: 1701-12
- Samenwerkers van de Million Women Study. Borstkanker en hormoonvervangingstherapie in de Million Women Study. Lancet 2003; 362: 419-427
- Gigerenzer G. How innumeracy can be exploited, In Reckoning with Risk, uitgeverij Penguin Group, 2003.
- National Institute for Health and Care Excellence; Menopause; Clinical Guideline - methods, evidence and recommendations (NG23), 2015 www.nice.org.uk/guidance/ ng23
- Collaborative Group on Hormonal Factors for Breast Cancer. Type and timing of menopausal hormone therapy and breast cancer risk: individual participant meta-analysis of the worldwide epidemiological evidence, doi.org/10.1016/S0140- 6736(19)31709-X.
- Chlebowski RT, Anderson GL, Aragaki AK et al. Association of menopausal hormone replacement therapy with breast cancer incidence and mortality during long-term follow-up of the Women's Health Initiative randomised clinical trials. JAMA, 2020; 324: 369-380.
- MHRA (augustus 2019). Hormoonvervangingstherapie en het risico op borstkanker.
- Vinogradova Y, Coupland C, Hippisley-Cox J. Use of hormone replacement therapy and risk of breast cancer: nested case-control studies using the QResearch and CPRD databases. BMJ 2020;371:m3873.
- Huntley C et al. Breast cancer risk assessment for prescription of Menopausal Hormone Therapy in women who have a family history of breast cancer. British Journal of General Practice 9 mei 2024.
Gerelateerde pagina's
- Hormoonsubstitutietherapie (HRT) bij patiënten met borstkanker
- Borstkanker
- Hormoonvervangingstherapie
- Tibolon
- Hartaandoeningen en HRT
- Kankerrisico bij stoppen met HRT
- Klinische indicaties voor HRT (hormoonvervangingstherapie)
- NICE-advies - HRT en het risico op borstkanker
- Overzicht van het bewijs voor het risico op borstkanker en HRT
Maak een account aan om paginanotities toe te voegen
Voeg informatie toe aan deze pagina die handig is om bij de hand te hebben tijdens een consult, zoals een webadres of telefoonnummer. Deze informatie wordt altijd weergegeven wanneer je deze pagina bezoekt