Lassen Sie sich von Fachleuten und örtlichen Behörden beraten.
Vitamin D besteht aus fettlöslichen Verbindungen mit ähnlicher Wirkung auf die Kalzium- und Phosphatphysiologie: Verbesserung der gastrointestinalen Absorption und Steigerung der Knochenablagerung
- Die wichtigsten biologischen Funktionen von Vitamin D sind die Regulierung der Kalzium- und Phosphataufnahme und des Kalziumstoffwechsels sowie die Aufrechterhaltung des Kalziumspiegels im Plasma durch Knochenresorption und -bildung.
- Diese Funktionen tragen zur Bildung und Erhaltung gesunder Knochen bei.
- Beobachtungsstudien deuten darauf hin, dass Vitamin D auch zur Aufrechterhaltung eines gesunden Immunsystems und zur Regulierung des Zellwachstums und der Zelldifferenzierung beiträgt, um vor bestimmten Krebsarten zu schützen.
Die Wirkstoffe umfassen:
- Vitamin D2 - Ergocalciferol
- Pro-Vitamin D3 - 7-Dehydrocholesterin
- Vitamin D3 - Cholecalciferol
- 25-Hydroxycholecalciferol - 25-HCC - Calcidiol
- 1,25-Dihydroxycholecalciferol - 1,25-DHCC - Calcitriol
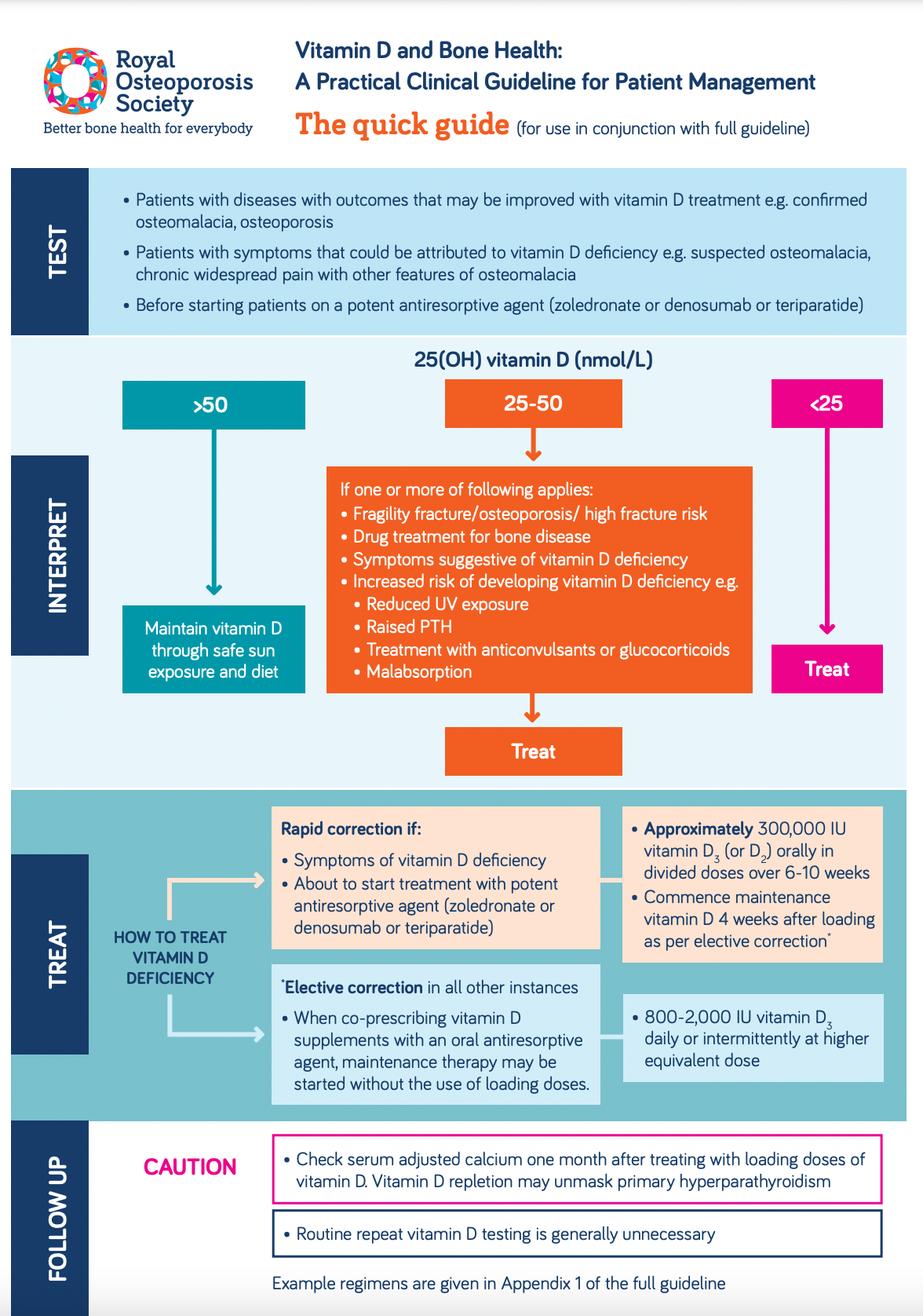
Wichtige Empfehlungen:
- Die Messung des 25(OH)D-Plasmas ist die beste Methode zur Einschätzung des Vitamin-D-Status (1):
- Die 25(OH)D-Plasmabestimmung wird empfohlen bei:
- Patienten mit muskuloskelettalen Symptomen, die auf einen Vitamin-D-Mangel zurückgeführt werden können
- Patienten, bei denen der Verdacht auf Knochenerkrankungen besteht, die durch eine Vitamin-D-Behandlung verbessert werden könnten
- Patienten mit Knochenerkrankungen vor einer spezifischen Behandlung, bei der die Behebung eines Vitamin-D-Mangels erforderlich sein könnte
- Die 25(OH)D-Plasmabestimmung wird empfohlen bei:
- Eine routinemäßige Überwachung des 25(OH)D-Plasmas ist im Allgemeinen nicht erforderlich, kann aber bei Patienten mit symptomatischem Vitamin-D-Mangel oder Malabsorption und bei Verdacht auf schlechte Medikamenteneinnahme sinnvoll sein (1).
- In den meisten Fällen ist eine routinemäßige Vitamin-D-Untersuchung bei Patienten mit Osteoporose oder Fragilitätsfrakturen nicht erforderlich, denen eine Vitamin-D-Supplementierung zusammen mit einer oralen antiresorptiven Behandlung verschrieben werden kann (1).
- Wenn eine rasche Korrektur des Vitamin-D-Mangels erforderlich ist, z. B. bei Patienten mit symptomatischer Erkrankung oder bei Patienten, die kurz vor dem Beginn einer Behandlung mit einem starken antiresorptiven Wirkstoff (Zoledronat, Denosumab oder Teriparatid) stehen, basiert das empfohlene Behandlungsschema auf einer festen Aufnahmemenge, gefolgt von einer regelmäßigen Erhaltungstherapie (1):
- ein Aufnahmeschema mit einer Gesamtmenge von etwa 300.000 IE Vitamin D, das entweder in wöchentlichen oder täglichen Einzeldosen über sechs bis zehn Wochen verabreicht wird
- eine Erhaltungstherapie mit Vitamin D in Dosen von 800-2.000 IE täglich (gelegentlich bis zu einem Maximum von 4.000 IE täglich), die entweder täglich oder intermittierend in höheren Dosen verabreicht wird
- Wenn die Behebung des Vitamin-D-Mangels weniger dringend ist und wenn Vitamin-D-Präparate zusammen mit einem oralen Antiresorptionsmittel verschrieben werden, kann die Erhaltungstherapie ohne die Verwendung einer Ladedosis begonnen werden (1)
Behandlung des Vitamin-D-Mangels bei Erwachsenen (1):
- Die folgenden Vitamin-D-Grenzwerte für Erwachsene werden von britischen Ärzten im Hinblick auf die Knochengesundheit angenommen:
- Plasma 25(OH)D <25 nmol/L ist mangelhaft
- Plasma 25(OH)D von 25-50 nmol/L kann bei manchen Menschen unzureichend sein
- Plasma 25(OH)D > 50 nmol/L ist für fast die gesamte Bevölkerung ausreichend
- Schwellenwerte für die Behandlung (1):
- Plasma 25OHD < 25 nmol/L: Behandlung empfohlen
- Plasma 25OHD 25-50 nmol/LBehandlung wird empfohlen bei Patienten mit folgenden Merkmalen:
- Fragilitätsfrakturen, dokumentierte Osteoporose oder hohes Frakturrisiko
- Behandlung mit antiresorptiven Medikamenten gegen eine Knochenerkrankung
- Symptome, die auf einen Vitamin-D-Mangel hindeuten
- Erhöhtes Risiko, in der Zukunft einen Vitamin-D-Mangel zu entwickeln, z. B. wegen geringerer Sonneneinstrahlung, religiöser/kultureller Kleidungsvorschriften, dunkler Haut usw.
- Erhöhter PTH-Wert
- Medikation mit Antiepileptika oder oralen Glukokortikoiden
- 25OHD-Plasma > 50 nmol/L: Beruhigung und Ratschläge zur Aufrechterhaltung eines angemessenen Vitamin-D-Spiegels durch sichere Sonneneinstrahlung und Ernährung
- Plasma 25OHD < 25 nmol/L: Behandlung empfohlen
- orales Vitamin D3 (Cholecalciferol) ist die Behandlung der Wahl bei Vitamin-D-Mangel (1)
- Wenn eine rasche Korrektur des Vitamin-D-Mangels erforderlich ist, z. B. bei Patienten mit einer symptomatischen Erkrankung oder bei Patienten, die kurz vor Beginn einer Behandlung mit einem starken antiresorptiven Wirkstoff (Zoledronat oder Denosumab) stehen, basiert das empfohlene Behandlungsschema auf einer festen Aufnahmemenge, gefolgt von einer regelmäßigen Erhaltungstherapie:
- ein Aufnahmeschema mit einer Gesamtmenge von ca. 300.000 IE Vitamin D, die entweder in separaten wöchentlichen oder täglichen Dosen über 6 bis 10 Wochen verabreicht wird
- eine Erhaltungstherapie mit Vitamin D in Dosen von 800-2000 IE täglich (gelegentlich bis zu 4.000 IE täglich), die entweder täglich oder intermittierend in höheren Dosen verabreicht werden
- 1) Aufnahmeschemata zur Behandlung eines Mangels bis zu einer Gesamtmenge von etwa 300.000 IE, die entweder als wöchentliche oder tägliche Einzeldosen verabreicht werden. Die genaue Dosierung hängt von der örtlichen Verfügbarkeit von Vitamin-D-Präparaten ab, umfasst aber Folgendes:
- 50.000 IE (Tabletten, Kapseln oder Flüssigkeit), eine wöchentliche Gabe über sechs Wochen (300.000 IE)
- 40.000 IU-Kapseln, wöchentlich über sieben Wochen verabreicht (280.000 IU)
- 1.000 IU Tabletten, viermal täglich über 10 Wochen (280.000 IU)
- 800 IU Kapseln, fünfmal täglich über 10 Wochen (280.000 IU)
- Folgendes sollte beachtet werden:
- Nahrungsergänzungsmittel sollten mit der Nahrung eingenommen werden, um die Aufnahme zu erleichtern.
- Kalzium-Vitamin-D-Kombinationen sollten wegen der daraus resultierenden hohen Kalziumdosis nicht als Vitamin-D-Quelle für die oben genannten Therapien verwendet werden.
- 2) Erhaltungsbehandlungen können 1 Monat nach der Aufdosierung mit Dosen von 800 bis 2000 IE täglich (gelegentlich bis zu 4000 IE täglich) in Betracht gezogen werden, die entweder täglich oder intermittierend in einer höheren Äquivalenzdosis verabreicht werden.
Überwachung:
Bei allen Patienten, die pharmakologische Dosen von Vitamin D erhalten, sollte die Plasmacalciumkonzentration in angemessenen Abständen je nach Indikation und Dosierung oder bei Vorliegen klinischer Symptome kontrolliert werden (3).
- Es wird empfohlen, das angepasste Plasmacalcium 1 Monat nach Beendigung des Aufnahmeschemas oder nach Beginn der Vitamin-D-Supplementierung zu überprüfen, wenn ein primärer Hyperparathyreoidismus festgestellt wurde (1)
- das Vorhandensein einer Hyperkalzämie sollte dazu führen, dass die weitere Vitamin-D-Supplementierung eingestellt wird, bevor die Hyperkalzämie untersucht wird
- das Vorhandensein einer Hyperkalzämie sollte dazu führen, dass die weitere Vitamin-D-Supplementierung eingestellt wird, bevor die Hyperkalzämie untersucht wird
- Der Vitamin-D-Spiegel muss nicht routinemäßig kontrolliert werden, und es kann 3-6 Monate dauern, bis er nach Beginn der Behandlung einen stabilen Zustand erreicht (2)
- 6 Monate nach Verabreichung einer Vitamin-D-Belastung sollte der Vitamin-D-Spiegel erneut überprüft werden. Wenn die Werte immer noch suboptimal sind, sollte die Einhaltung der medikamentösen Behandlung besprochen werden. Alternativ kann eine Überweisung an einen geeigneten Spezialisten in Betracht gezogen werden.
Anmerkungen:
- Dosisumrechnung (2):
- Die Dosis von Vitamin D in Mikrogramm kann berechnet werden, indem die Anzahl der internationalen Einheiten durch 40 geteilt wird. Vitamin D2 (Ergocalciferol) und Vitamin D3 (Colecalciferol) werden als gleich wirksam angesehen
- obwohl es Hinweise darauf gibt, dass der Wirkungseintritt von Vitamin D3 schneller erfolgt
- für Veganer, Vitamin-D2-Produkte (Ergocalciferol), die aus Pflanzen gewonnen werden, sind am besten geeignet (2).
- Allerdings müssen die verschreibenden Ärzte auch die Formulierung des Produkts überprüfen (z. B. sind einige Ergocalciferol-Produkte in einer Gelatinekapsel formuliert, die für Veganer nicht akzeptabel ist).
- Allerdings müssen die verschreibenden Ärzte auch die Formulierung des Produkts überprüfen (z. B. sind einige Ergocalciferol-Produkte in einer Gelatinekapsel formuliert, die für Veganer nicht akzeptabel ist).
- cKombinierte Nahrungsergänzungsmittel aus Calcium und Vitamin D sind bei Patienten mit niedrigem Vitamin-D3-Spiegel nicht routinemäßig angezeigt es sei denn, der Patient hat auch eine Hypokalzämie. Die Kalziumkomponente ist möglicherweise unnötig und kann die Compliance aufgrund der Unverträglichkeit verringern. Der Serum-Calciumspiegel sollte jedoch überwacht werden (2).
- Kurz wirksame potente Vitamin-D-Analoga wie Alfacalcidol oder Calcitriol sollten in dieser Situation NICHT verwendet werden, da es keine Belege für die Wirksamkeit gibt und sie zu einer Hyperkalzämie führen können.
- WARNUNG: NUSS-/SOJA-ALLERGIEN
- Vitamin-D-Präparate wie dekristol und Fultium D3 enthalten Erdnussöl; Drisdol, Calceos und Adcal D3 enthalten Sojabohnenöl. Vollständige Angaben zu den Hilfsstoffen finden Sie in den einzelnen Fachinformationen
- Die Muttermilch von Frauen, die pharmakologische Dosen von Vitamin D einnehmen, kann bei Verabreichung an einen Säugling eine Hyperkalzämie verursachen (4)
- Freiverkäufliche Zubereitungen (z. B. Kapseln, Flüssigkeiten) von Lebertran aus Kabeljau oder Heilbutt sind erhältlich und enthalten Vitamin-D-Dosen von 2,5-20 µg (100-800 IU)
- eine Vitamin-D-Supplementierung ist bei Patienten mit Hyperkalzämie oder metastatischer Verkalkung kontraindiziert
- relative Kontraindikationen sind primärer Hyperparathyreoidismus, Nierensteine und schwere Hyperkalziurie
- Patienten mit leichter bis mittelschwerer Niereninsuffizienz oder bekanntermaßen leichter Hyperkalziurie sollten bei der Einnahme von Vitamin D sorgfältig überwacht werden Bei Patienten mit Nierensteinen in der Vorgeschichte sollte die Kalziumausscheidung im Urin gemessen werden, um eine Hyperkalziurie auszuschließen, ein Problem, das eine Überweisung an einen Spezialisten erfordert
- Bewertung der Verbesserung des Vitamin-D-Status (25OHD) unter der Substitutionstherapie (1)
- Eine routinemäßige Überwachung des 25OHD-Serums ist im Allgemeinen nicht erforderlich, kann aber bei Patienten mit symptomatischem Vitamin-D-Mangel oder Malabsorption und bei Verdacht auf schlechte Medikamenteneinnahme sinnvoll sein.
- Die Ergebnisse der Studien, in denen die Dosis-Wirkung einer Vitamin-D-Supplementierung untersucht wurde, sind sehr unterschiedlich, aber es scheint, dass ein Großteil dieser Inkonsistenz auf die verwirrenden Auswirkungen der UV-Exposition in den Sommermonaten zurückzuführen ist. Betrachtet man nur die Ergebnisse von Studien, die die Wirkung einer Supplementierung auf den 25OHD-Spiegel im Winter untersucht haben, so sind die Ergebnisse konsistenter:
- Eine tägliche Ergänzung von 20 bis 25 µg (800 bis 1000 IE) Calciferol führt zu einem Anstieg des 25OHD-Spiegels um 24 bis 29 nmol/L. Die meisten dieser Studien deuten darauf hin, dass ein neuer Steady-State 25OHD-Spiegel nach etwa 3 Monaten und möglicherweise erst nach 6 Monaten erreicht wird.
- "Dementsprechend ist es eine Verschwendung von Ressourcen, den Vitamin-D-Spiegel zu früh nach Beginn der Therapie zu messen. Die Behandlung muss mindestens 3 Monate dauern, und es kann ratsamer sein, bis zum Ablauf von 6 Monaten zu warten..."(1)
- fachärztliche Überwachung bei der Vitamin-D-Supplementierung (1)
- wenn ein Patient an Tuberkulose oder Sarkoidose leidet
- Bei Patienten mit granulomatösen Erkrankungen besteht das Risiko einer Hyperkalzämie aufgrund einer erhöhten 1alpha-Hydroxylase-Aktivität (die 25OHD in aktives 1,25(OH)2D umwandelt). Bei der Vitamin-D-Behandlung von Tuberkulose und bei Patienten mit aktiver Sarkoidose wurde über Toxizität berichtet. Bevor diese Patienten mit einer Vitamin-D-Therapie beginnen, sollte der Rat eines Spezialisten eingeholt werden.
- Es können Untergruppen von Patienten identifiziert werden, die nicht in der Lage sind, einen angemessenen Vitamin-D-Status aufrechtzuerhalten. Diese benötigen möglicherweise einen aggressiveren Ersatz- oder Erhaltungsplan, der unter fachärztlicher Aufsicht in einer Einrichtung der Sekundärversorgung durchgeführt wird.
- Lokale Leitlinien empfehlen, fachärztlichen Rat einzuholen bei schwerer Niereninsuffizienz (eGFR<30ml/min), Schwangerschaft, Hyperparathyreoidismus oder Paget-Syndrom (2)
- wenn ein Patient an Tuberkulose oder Sarkoidose leidet
- Kinder ab 1 Jahr und Erwachsene benötigen 10 µg (400 IE) Vitamin D pro Tag; dies gilt auch für schwangere und stillende Frauen sowie für Menschen, bei denen das Risiko eines Vitamin-D-Mangels besteht.
- Säuglinge bis zum Alter von 1 Jahr benötigen 8,5 bis 10 µg Vitamin D pro Tag (5)
Referenz:
- Königliche Osteoporose-Gesellschaft (2020). Vitamin D und Knochengesundheit: Ein praktischer klinischer Leitfaden für das Patientenmanagement.
- NHS Coventry und Warwickshire (2020). Leitlinien für die Verschreibung von Vitamin D - Erwachsene. Zugänglich unter https://www.covwarkformulary.nhs.uk/docs/chapter09/CG019-Vitamin%20D%20Guidelines.pdf (Zugriff am 16. Mai 2022)
- Spezialisierter Apothekendienst. Sicherheitsüberlegungen bei der Verwendung von Vitamin D. Verfügbar unter: https://www.sps.nhs.uk/articles/safety-considerations-when-using-vitamin-d/#id-monitoring (Zugriff am 24. Juni 2024)
- Primärer Vitamin-D-Mangel bei Erwachsenen Drug and Therapeutics Bulletin 2006;44:25-29
- NHS (2020). Vitamin D. Verfügbar unter https://www.nhs.uk/conditions/vitamins-and-minerals/vitamin-d/ (Zugriff am 16. Mai 2022)
Verwandte Seiten
- Quellen für Vitamin D
- Wechselwirkungen zwischen bestimmten Arzneimitteln und Vitamin-D-Supplementierung
- Erhaltungstherapie nach Vitamin-D-Supplementierung
- Vitamin-D-Stoffwechsel
- Physiologie des Vitamin D
- Vitamin-D-Mangel
- Vitamin-D-Überschuss
- Rolle bei anderen Krankheitsprozessen
- Mögliche Nichteinhaltung der Vitamin-D-Supplementierung
- Empfohlene Tagesdosis an Vitamin D
- Vitamin-D-Supplementierung und Risiko eines Vitamin-D-Überschusses (Toxizität)
- Vitamin D und Omega-3-Fettsäuren aus dem Meer als Nahrungsergänzungsmittel bei Autoimmunerkrankungen
- Vitamin D und die Entwicklung von Diabetes mellitus
- Vitamin-D-Supplementierung und Frakturrisiko bei gesunden Erwachsenen
- Vitamin D und Krebs
Erstellen Sie ein Konto, um Seitenanmerkungen hinzuzufügen
Fügen Sie dieser Seite Informationen hinzu, die Sie während eines Beratungsgesprächs benötigen, z. B. eine Internetadresse oder eine Telefonnummer. Diese Informationen werden immer angezeigt, wenn Sie diese Seite besuchen